- HOME
- ブログ
リハビリで改善しない痛みはどうする?次に検討すべき治療選択肢
2026.05.26
 「もう3ヶ月リハビリを続けているのに、痛みが全然よくならない…」
そんな声を、外来でよく耳にします。
真面目に通院し、理学療法士の指示通りに運動を続けているにもかかわらず、痛みが引かない。そのもどかしさは、患者さんにとって本当につらいものです。整形外科医として20年近く診療を続けてきた立場から、正直にお伝えしたいことがあります。リハビリは非常に有効な治療法ですが、すべての痛みに同じように効くわけではありません。
痛みの種類や原因によっては、リハビリ以外のアプローチを組み合わせることで、はじめて改善の糸口が見えてくるケースがあります。この記事では、リハビリで改善しない痛みに対して、次に検討すべき治療選択肢を専門家の視点から丁寧に解説します。
「もう3ヶ月リハビリを続けているのに、痛みが全然よくならない…」
そんな声を、外来でよく耳にします。
真面目に通院し、理学療法士の指示通りに運動を続けているにもかかわらず、痛みが引かない。そのもどかしさは、患者さんにとって本当につらいものです。整形外科医として20年近く診療を続けてきた立場から、正直にお伝えしたいことがあります。リハビリは非常に有効な治療法ですが、すべての痛みに同じように効くわけではありません。
痛みの種類や原因によっては、リハビリ以外のアプローチを組み合わせることで、はじめて改善の糸口が見えてくるケースがあります。この記事では、リハビリで改善しない痛みに対して、次に検討すべき治療選択肢を専門家の視点から丁寧に解説します。
リハビリで改善しにくい痛みがある方へ
千代田区神田神保町で慢性的な肩・腰・膝の痛みについて確認したい方は、神保町整形外科へご相談ください。
「今の治療を続けるべきか迷っている」という方にも向いています。
WEB予約はこちらリハビリで改善しない痛みとは何か
まず、「リハビリで改善しない痛み」の正体を整理しましょう。 一般的に、急性の痛み(ぎっくり腰や捻挫など)はリハビリと安静で数週間以内に改善することが多いです。しかし、3ヶ月以上続く痛みは「慢性疼痛」と定義されており、その性質は急性痛とは大きく異なります。 慢性疼痛とは… 組織の損傷が治癒した後も痛みが持続する状態、または本来の損傷に不釣り合いなほど強い痛みが続く状態を指します。神経系の感作(中枢性感作)が関与していることが多く、単純な運動療法だけでは対応しきれないケースがあります。 慢性疼痛には以下のような特徴があります。- 画像検査(MRI・レントゲン)で明確な異常が見つからない
- 痛みの範囲が広がったり、移動したりする
- 睡眠障害や気分の落ち込みを伴うことがある
- 天候や精神的ストレスで痛みが変動する
- 特定の動作だけでなく、安静時にも痛みがある

リハビリ以外で検討すべき治療選択肢
痛みが改善しないとき、選択肢は意外と多くあります。 大切なのは、「なぜ痛みが続いているのか」を再評価した上で、適切な治療を選ぶことです。以下に、科学的根拠のある主な治療選択肢をご紹介します。トリガーポイント注射
筋肉の中に「トリガーポイント」と呼ばれる硬結(こり)が形成されると、そこから離れた場所に痛みが飛ぶ「関連痛」が生じることがあります。 筋膜性疼痛症候群… 数ヶ月以上続く筋肉・筋膜由来の痛みで、トリガーポイントが主な原因となる疾患です。リハビリを続けても改善しない腰痛や肩こり、首こりの多くがこのタイプに該当することがあります。 トリガーポイント注射では、痛みの原因となっている硬結部位に局所麻酔剤を直接注射します。これにより、筋肉のスパズム(けいれん)が解除され、痛みの悪循環を断ち切ることが期待できます。当院でも積極的に取り入れている治療法で、数ヶ月続いている筋膜性疼痛症候群に対して有効なアプローチです。神経ブロック療法
神経そのものに痛みの原因がある場合、神経ブロックが有効なことがあります。 局所麻酔薬やステロイドを神経周囲に注射することで、痛みの伝達を一時的に遮断し、神経の炎症を抑えます。帯状疱疹後神経痛、椎間板ヘルニアによる神経根症状、脊柱管狭窄症などに適応があります。ペインクリニック専門医との連携が必要なケースもあります。薬物療法の見直し
慢性疼痛に対する薬物療法は、一般的な消炎鎮痛剤(NSAIDs)だけでは不十分なことがあります。 慢性疼痛の治療ガイドラインでは、以下のような薬剤が推奨されることがあります。- 抗うつ薬(三環系・SNRI):神経障害性疼痛や中枢性感作に対して有効とされる
- 抗てんかん薬(プレガバリン等):神経障害性疼痛に対して保険適用がある
- オピオイド系鎮痛薬:重度の慢性疼痛に対して、専門医の管理下で使用される
- 筋弛緩薬:筋肉の緊張が強い場合に補助的に使用される
最新の治療技術:体外衝撃波・PFC-FD療法
近年、リハビリや従来の薬物療法では改善しない慢性疼痛に対して、新しい治療技術が注目されています。体外衝撃波療法(ESWT)
体外衝撃波療法は、体の外から衝撃波を患部に照射する非侵襲的な治療法です。 腱付着部炎(テニス肘・足底筋膜炎・石灰性腱炎など)や慢性的な筋骨格系の痛みに対して有効性が報告されています。組織の修復を促進し、新生血管の形成を誘導することで、慢性化した痛みの改善を図ります。入院不要で外来通院で受けられる点も大きなメリットです。PFC-FD療法(自己多血小板血漿由来成長因子濃縮物)
PFC-FD療法とは… 患者さん自身の血液から血小板を抽出・濃縮し、成長因子を患部に注射する再生医療の一種です。変形性関節症や腱・靭帯損傷に対して、組織の修復を促進する効果が期待されています。 従来のヒアルロン酸注射やステロイド注射では効果が不十分だった膝関節痛などに対して、新たな選択肢として活用されています。当院でも自費診療として提供しており、再生医療認定医として適切な管理のもとで実施しています。
骨盤底筋の機能低下が痛みの原因になることも
腰痛や骨盤痛が続く場合、見落とされがちな原因があります。 それが「骨盤底筋群の機能低下」です。 骨盤底筋は骨盤の底に位置し、子宮・腸管・膀胱を下から支える筋肉群です。内臓を支える・排尿排便のコントロール・体幹の安定化など、非常に重要な役割を担っています。加齢・出産・閉経・運動不足などによってこの筋肉が衰えると、腰痛や骨盤痛だけでなく、尿失禁・下腹部のぽっこりお腹・性機能障害など多様な症状が現れます。 「腰のリハビリを続けているのに改善しない」という方の中に、骨盤底筋の機能低下が根本原因となっているケースが実際にあります。エムセラ(EMSELLA)による骨盤底筋治療
骨盤底筋体操は有効ですが、普段意識していない筋肉のため、正しく使えていない方が多いのが現実です。 そこで当院では、エムセラ(EMSELLA)を導入しています。エムセラはHIFEM(高密度焦点式電磁)技術を用いて、通常では刺激できない深部の骨盤底筋に磁気刺激を作用させる治療機器です。2020年に発売され、アメリカやEUなど25か国で認可されています(日本では保険適応外)。 1回の施術でなんと1万7040回の超極大筋収縮を誘発します。 これは通常の筋トレでは到底達成できない刺激量です。骨盤底筋の位置と収縮感覚を「再教育」することで、たるんだ骨盤底筋を引き上げ、機能回復・維持につなげます。 治療の特徴は以下の通りです。- 30分間座っているだけで治療が完了する
- 服を着たまま治療が受けられる
- 非侵襲的で痛みがなく、火傷の心配もない
- 治療後のダウンタイムなし、すぐに日常生活に戻れる
- 出産の3ヶ月後から治療可能
- 通勤帰りに立ち寄ることも可能
 推奨対象は以下の方々です。
推奨対象は以下の方々です。
- 咳・くしゃみや重い荷物を持ち上げた時に軽く尿漏れをしてしまう方(男女問わず)
- 産後におなかがポッコリしている方
- 膣のゆるみが気になる方
- 腰痛・骨盤痛が続いている方
- 初回1回:6,000円
- 2回目以降1回:7,500円
- 5回コース:25,000円
- 6回コース:30,000円
- メンテナンス1回(2クール目以降):6,000円
慢性疼痛に対する多職種連携アプローチ
痛みが長引くほど、心理的・社会的な要因が絡み合ってきます。 慢性疼痛の治療では、整形外科医・理学療法士・心理士・ペインクリニック専門医など、複数の専門職が連携する「多職種連携アプローチ」が有効とされています。一人の医師・一つの治療法だけで対応しようとするのではなく、チームで痛みに向き合う姿勢が重要です。認知行動療法(CBT)の活用
慢性疼痛には、痛みに対する「恐怖回避思考」が悪循環を生むことがあります。 「動くと痛みが悪化する」という思い込みから活動を避け、筋力低下・廃用が進み、さらに痛みが増すという悪循環です。認知行動療法では、痛みに対する考え方・行動パターンを修正し、生活の質を高めることを目指します。薬や注射だけでは解決しない慢性疼痛に対して、心理的アプローチを組み合わせることが推奨されています。適切な医療機関の選び方
リハビリで改善しない痛みを抱えている場合、以下のような医療機関への受診を検討してください。- ペインクリニック:神経ブロックや薬物療法の専門家が在籍
- 整形外科(脊椎・関節専門):手術適応の有無を再評価してもらう
- リハビリテーション科:多職種連携による包括的なリハビリプログラム
- 心療内科・精神科:慢性疼痛に伴う抑うつ・不安障害への対応

まとめ:痛みが続くなら、次の一手を考えよう
リハビリで改善しない痛みは、決して「我慢するしかない」ものではありません。 慢性疼痛は複雑な病態ですが、適切な治療選択肢を組み合わせることで、多くの方が痛みの軽減と生活の質の向上を実感されています。トリガーポイント注射・神経ブロック・薬物療法の見直し・体外衝撃波・PFC-FD療法・骨盤底筋治療(エムセラ)・認知行動療法など、選択肢は確実に広がっています。 大切なのは、「なぜ痛みが続いているのか」を専門家と一緒に再評価することです。 痛みを抱えたまま諦めないでください。治療の選択肢は、まだあります。 当院・神保町整形外科では、腰痛・肩こり・首こりなどの痛みに対して、トリガーポイント注射をはじめとする多様な治療を提供しています。また、骨盤底筋の機能低下が関与する腰痛・骨盤痛に対しては、エムセラによる治療と理学療法・ピラティスを組み合わせた包括的なアプローチを行っています。 神保町駅から徒歩2分。仕事帰りにも無理なく通院いただけます。 リハビリ治療中の方は、エムセラの初回5分無料トライアルもご利用いただけます。痛みでお悩みの方は、ぜひ一度ご相談ください。 ▶ 神保町整形外科 エムセラの詳細はこちら著者情報
神保町整形外科 院長 板倉 剛
経歴
- 平成18年3月東海大学医学部卒業後、慶應義塾大学医学部整形外科学教室入局
- 慶應大学病院、静岡赤十字病院、慶應義塾大学月が瀬リハビリテーションセンター、台東区立台東病院、 竹川病院、石川島記念病院、古河総合病院勤務を経て平成29年4月神保町整形外科を開院
- 慶應義塾大学大学院医学研究科博士課程で脊髄再生に関する基礎研究に従事
資格
- 医学博士
- 日本整形外科学会専門医
- 日本整形外科学会認定脊椎脊髄病医
- 日本整形外科学会認定運動器リハビリテーション医
- 再生医療認定医
- 身体障害者福祉法指定医(肢体不自由)
所属学会
- 日本整形外科学会
- 日本脊椎脊髄病学会
- 日本脊髄障害医学会
- 日本再生医療学会
投稿者:
エムセラの効果はいつから?治療回数と通院ペースを徹底解説
2026.05.26
 「エムセラを始めたいけど、いつ頃から効果が出るの?」
そんな疑問を抱えている方は、少なくないと思います。
骨盤底筋の衰えによる尿漏れや性機能の低下は、加齢・出産・閉経などさまざまな要因で起こります。エムセラはそうした悩みに対応する新しい治療法として注目されていますが、「何回受ければいいのか」「どのくらいのペースで通えばいいのか」といった具体的な疑問は、治療を始める前にしっかり把握しておきたいところです。
この記事では、エムセラの効果が出るまでの期間・推奨される治療回数・最適な通院ペースについて、整形外科の専門医の視点からわかりやすく解説します。
骨盤底筋の健康は、尿漏れだけでなく骨盤全体の安定性や姿勢にも深く関わっています。ぜひ最後までお読みください。
「エムセラを始めたいけど、いつ頃から効果が出るの?」
そんな疑問を抱えている方は、少なくないと思います。
骨盤底筋の衰えによる尿漏れや性機能の低下は、加齢・出産・閉経などさまざまな要因で起こります。エムセラはそうした悩みに対応する新しい治療法として注目されていますが、「何回受ければいいのか」「どのくらいのペースで通えばいいのか」といった具体的な疑問は、治療を始める前にしっかり把握しておきたいところです。
この記事では、エムセラの効果が出るまでの期間・推奨される治療回数・最適な通院ペースについて、整形外科の専門医の視点からわかりやすく解説します。
骨盤底筋の健康は、尿漏れだけでなく骨盤全体の安定性や姿勢にも深く関わっています。ぜひ最後までお読みください。
エムセラ治療を検討している方へ
千代田区神田神保町で尿もれや骨盤底筋ケアについて確認したい方は、神保町整形外科へご相談ください。
「どのくらい通院が必要なのか知りたい」という方にも向いています。
WEB予約はこちらエムセラとは何か―骨盤底筋を鍛える最新治療
まず、エムセラの仕組みを簡単に整理しておきましょう。 エムセラ(EMSELLA)は、高密度焦点式電磁(HIFEM/ハイフェム)という技術を用いて、骨盤底筋群に強力な筋収縮を誘発する医療機器です。 HIFEM(ハイフェム)高密度焦点式電磁エネルギーを用いて、通常の運動では到達できない「超極大筋収縮」を引き起こす技術です。骨盤底筋全体を効率よく刺激し、筋力を高めます。 治療は専用の椅子に座るだけ。服を着たまま受けられ、メスも注射も使いません。1回の施術で1万7,040回の筋収縮が誘発されるとされており、一般的な骨盤底筋体操(ケーゲル体操)と比べてはるかに高い刺激量を実現します。 ダウンタイムもなく、施術後すぐに日常生活に戻れるのも大きな特徴です。 骨盤底筋は、膀胱・子宮・直腸などの骨盤内臓器をハンモック状に支える筋肉群です。この筋肉が衰えると、尿失禁・排便障害・性機能障害・骨盤臓器脱などさまざまな症状が現れます。
整形外科の立場からも、骨盤底筋の機能低下は体幹の安定性や姿勢の崩れに直結することがあり、腰痛との関連も指摘されています。骨盤底筋を適切に鍛えることは、全身の運動機能を守るうえでも重要な取り組みです。
骨盤底筋は、膀胱・子宮・直腸などの骨盤内臓器をハンモック状に支える筋肉群です。この筋肉が衰えると、尿失禁・排便障害・性機能障害・骨盤臓器脱などさまざまな症状が現れます。
整形外科の立場からも、骨盤底筋の機能低下は体幹の安定性や姿勢の崩れに直結することがあり、腰痛との関連も指摘されています。骨盤底筋を適切に鍛えることは、全身の運動機能を守るうえでも重要な取り組みです。
エムセラの効果はいつから実感できる?
「1回で変わる」という声もあります。 実際、施術後すぐに骨盤底筋の収縮感や引き締まりを感じる方もいらっしゃいます。ただし、これはあくまで個人差があり、全員が1回で明確な変化を感じるわけではありません。施術後2〜3週間で効果が向上し続ける
エムセラの特徴のひとつは、施術後も効果が継続して向上する点です。 筋肉の修復・再構築は施術直後から始まりますが、その効果が最大化するのは施術後2〜3週間にわたってとされています。これは、筋トレ後に筋肉が超回復するプロセスと似た仕組みです。 「先週受けたのに、今週になってから急に楽になった気がする」という感想を持つ方も少なくありません。効果の実感には少し時間がかかることを、あらかじめ理解しておくと安心です。1クール(6回)で効果が6〜12か月持続
推奨されているのは、1クール6回の施術です。 1クールを完了した後、効果は6〜12か月間持続するとされています。これは骨盤底筋の筋力が十分に高まり、維持されるためです。 6か月後のフォローアップ時点で、85〜95%の方が満足度を示しているというデータもあります。 ただし、効果の持続期間は個人の状態・生活習慣・骨盤底筋の衰えの程度によって異なります。「6回受けたら完全に終わり」ではなく、必要に応じてメンテナンス治療を行うことが推奨されています。
ただし、効果の持続期間は個人の状態・生活習慣・骨盤底筋の衰えの程度によって異なります。「6回受けたら完全に終わり」ではなく、必要に応じてメンテナンス治療を行うことが推奨されています。
推奨される治療回数―なぜ6回が基本なのか
「なぜ6回なのか?」と疑問に思う方もいるでしょう。 エムセラの標準的な治療プランとして、週1〜2回のペースで計6回が広く推奨されています。この回数設定には、筋肉生理学的な根拠があります。筋肉の適応と回復サイクルに基づいた設計
骨盤底筋は、他の骨格筋と同様に、刺激を受けた後に回復・強化されるサイクルを繰り返します。 1回の施術で1万7,040回もの筋収縮が誘発されるため、施術直後は筋肉が疲労した状態になります。これは通常の筋トレ後の筋肉痛と同じ現象です。適切な間隔を空けて繰り返し刺激を与えることで、筋肉が段階的に強化されていきます。 6回という回数は、この回復サイクルを考慮したうえで、骨盤底筋の筋力を十分に高めるために設計されたプランです。1回だけでは不十分な理由
1回の施術でも効果を感じる方はいます。 しかし、1回だけでは筋力の定着が不十分で、効果が長続きしにくいのが現実です。筋肉は繰り返しの刺激によって強化・維持されるものであり、継続的な施術が必要です。 「1回試してみたけど変わらなかった」という方の多くは、継続せずに諦めてしまっているケースが見受けられます。6回のプランを最後まで完了することが、効果を最大化するうえで非常に重要です。 最適な通院ペース―週1〜2回が推奨される理由
通院ペースも、治療効果に大きく影響します。
エムセラの推奨通院ペースは週1〜2回です。この間隔には、明確な理由があります。
最適な通院ペース―週1〜2回が推奨される理由
通院ペースも、治療効果に大きく影響します。
エムセラの推奨通院ペースは週1〜2回です。この間隔には、明確な理由があります。
間隔が短すぎると筋肉が回復できない
施術後、骨盤底筋は超極大筋収縮による刺激を受けた状態にあります。 筋肉が十分に回復する前に次の施術を行うと、筋力の向上が妨げられる可能性があります。最短でも4日に1回の間隔が必要とされており、それ以上の頻度は推奨されていません。 「早く効果を出したいから毎日通いたい」という気持ちはよくわかりますが、筋肉の回復を待つことが結果的に効果を高めます。間隔が長すぎると刺激の蓄積効果が薄れる
一方で、施術の間隔が開きすぎるのも問題です。 筋肉への刺激は、適切な頻度で継続することで蓄積・強化されます。2週間以上間隔が空いてしまうと、前回の施術で得られた筋力の向上が維持されにくくなります。 週1〜2回という頻度は、回復と刺激のバランスを最適化した設計です。個人の状態に合わせた調整も大切
通院ペースは、患者さんの状態や生活スタイルによって調整が必要な場合もあります。 施術後に一時的な尿漏れが増えることがあります。これは使い慣れていない骨盤底筋を急激にトレーニングしたことによる一時的な筋疲労であり、通常は数日で改善します。こうした反応が強い場合は、施術間隔を少し広げることも選択肢のひとつです。 担当医と相談しながら、自分に合ったペースを見つけることが大切です。
効果を最大化するためのポイント
治療を受けるだけで終わりにしないことが重要です。 エムセラの効果を最大限に引き出すためには、施術と並行して日常生活での取り組みも欠かせません。骨盤底筋体操(ケーゲル体操)との併用
エムセラはケーゲル体操の約1万倍の運動量を実現するとされています。 しかし、施術と並行して日常的にケーゲル体操を行うことで、骨盤底筋の筋力維持・向上をさらに促進できます。施術で得た筋力を日常生活の中でも活かすことが、長期的な効果の維持につながります。 「施術を受けているから体操はしなくていい」ではなく、両方を組み合わせることを意識してみてください。体重管理と生活習慣の見直し
過体重は骨盤底筋への負担を増大させます。 適切な体重管理を行うことで、骨盤底筋への過剰な負担を軽減し、エムセラの効果をより長く維持することができます。また、喫煙は組織の血流を悪化させ、筋肉の回復を妨げる可能性があります。生活習慣全体を見直すことが、治療効果の最大化に貢献します。メンテナンス治療の継続
1クール終了後も、定期的なメンテナンスが効果の維持に役立ちます。 通常、最終施術から6〜12か月後にメンテナンス治療を行うことが推奨されています。骨盤底筋は加齢とともに自然に衰えていく筋肉であるため、定期的なケアを続けることが長期的な健康維持につながります。エムセラが向いている方・注意が必要な方
エムセラはすべての方に適しているわけではありません。 治療を検討する際は、自分が適応対象かどうかを事前に確認することが大切です。
エムセラが向いている方
- 咳・くしゃみ・笑いなどで尿が漏れてしまう方(腹圧性尿失禁)
- 急な尿意を我慢できない方(切迫性尿失禁)
- 産後の尿漏れでお悩みの方
- 性的満足度の低下を感じている方
- 骨盤底筋体操がうまくできない・続かない方
- 将来のために骨盤底筋を鍛えておきたい方
- 男女問わず、排尿症状でお悩みの方
治療が受けられない・注意が必要な方
- ペースメーカー・除細動器などの電子インプラントがある方
- 金属インプラントがある方
- 妊娠中・生理期間中の方
- 悪性腫瘍がある方
- てんかんがある方
- 骨端線が閉鎖していない成長途中の方
- 心疾患・肺機能不全がある方
骨盤底筋の健康と骨粗しょう症の深いつながり
骨盤底筋の問題と骨の健康は、切り離せない関係にあります。 特に閉経後の女性では、女性ホルモン(エストロゲン)の低下が骨密度の急激な減少を引き起こします。同時に、骨盤底筋の筋力低下も進みやすい時期です。閉経後の女性が注意すべき理由
閉経後10年で骨量が急激に減ることが知られています。 骨が弱くなると、転倒した際の骨折リスクが高まります。脊椎の圧迫骨折や大腿骨頸部骨折は、1年以内に再骨折しやすいことが分かっており、寝たきりや生活の制限につながることもあります。 骨盤底筋が衰えると転倒リスクが高まり、骨が弱くなっていれば骨折につながる…。この悪循環を断つためにも、骨盤底筋の強化と骨密度の管理を並行して行うことが重要です。神保町整形外科での骨粗しょう症管理
当院では、骨粗しょう症の早期発見・早期治療・予防に力を入れています。 DXA法(全身型骨密度測定装置)による腰椎・大腿骨の骨密度測定を4か月に1回推奨しており、骨代謝マーカーの血液検査やX線検査も組み合わせて、患者さんの骨の状態を丁寧に評価します。 骨代謝マーカー血液検査によって「骨を壊すスピード」と「骨を作るスピード」のバランスを評価する指標です。異常値は骨折リスクの早期発見に役立ちます。 治療は食事療法・運動療法・薬物療法を状態に合わせて組み合わせます。薬物療法では、活性型ビタミンD3製剤・SERM・ビスフォスフォネート・抗RANKL抗体・副甲状腺ホルモン製剤・抗スクレロスチン抗体などを症状に応じて選択します。 骨密度が80%未満の場合は半年ごとに検査を実施し、80%以上に改善した場合は年1回に頻度を戻して経過観察を行います。骨の健康を守ることは、将来の寝たきりを防ぎ、健康寿命を延ばす大切な習慣です。 「骨粗しょう症は、痛みが出てからではなく”気づいた時の対策”が大切です。当院では、患者さん一人ひとりの骨の状態に合わせて、食事・運動・薬をバランスよく組み合わせた治療をご提案しています。」 骨盤底筋の健康も、骨の健康も、どちらも「気づいた時がスタート」です。まとめ―エムセラの効果を引き出すために大切なこと
エムセラの効果について、重要なポイントを整理します。- 効果の実感時期:1回目から感じる方もいますが、施術後2〜3週間にわたって効果は向上し続けます
- 推奨治療回数:週1〜2回のペースで計6回(1クール)が標準プランです
- 効果の持続期間:1クール完了後、6〜12か月間効果が持続するとされています
- メンテナンス:最終施術から6〜12か月後にメンテナンス治療が推奨されます
- 日常ケアとの併用:ケーゲル体操・体重管理・生活習慣の見直しが効果を高めます
著者情報
神保町整形外科 院長 板倉 剛
経歴
- 平成18年3月東海大学医学部卒業後、慶應義塾大学医学部整形外科学教室入局
- 慶應大学病院、静岡赤十字病院、慶應義塾大学月が瀬リハビリテーションセンター、台東区立台東病院、 竹川病院、石川島記念病院、古河総合病院勤務を経て平成29年4月神保町整形外科を開院
- 慶應義塾大学大学院医学研究科博士課程で脊髄再生に関する基礎研究に従事
資格
- 医学博士
- 日本整形外科学会専門医
- 日本整形外科学会認定脊椎脊髄病医
- 日本整形外科学会認定運動器リハビリテーション医
- 再生医療認定医
- 身体障害者福祉法指定医(肢体不自由)
所属学会
- 日本整形外科学会
- 日本脊椎脊髄病学会
- 日本脊髄障害医学会
- 日本再生医療学会
投稿者:
骨粗しょう症は自覚症状がない?気づかず進行する理由と早期発見のポイント
2026.05.26
 「最近、背中が少し丸くなってきた気がする」
そう感じながらも、「年のせいかな」と見過ごしていませんか?
実はその変化、骨粗しょう症のサインかもしれません。骨粗しょう症は、痛みがほとんどないまま静かに進行する病気です。気づいたときには骨がかなり弱くなっていた、というケースも珍しくありません。
日本には約1,000万人以上の患者さんがいるといわれており、高齢化に伴ってその数は増加傾向にあります。特に50代以降の女性は、閉経後に骨量が急激に減少するため、自覚がないまま進行しやすい状況にあります。
この記事では、骨粗しょう症がなぜ気づきにくいのか、どんな初期サインに注意すべきか、そして早期発見のための検査や日常でできる予防対策まで、整形外科専門医の視点から詳しく解説します。
「最近、背中が少し丸くなってきた気がする」
そう感じながらも、「年のせいかな」と見過ごしていませんか?
実はその変化、骨粗しょう症のサインかもしれません。骨粗しょう症は、痛みがほとんどないまま静かに進行する病気です。気づいたときには骨がかなり弱くなっていた、というケースも珍しくありません。
日本には約1,000万人以上の患者さんがいるといわれており、高齢化に伴ってその数は増加傾向にあります。特に50代以降の女性は、閉経後に骨量が急激に減少するため、自覚がないまま進行しやすい状況にあります。
この記事では、骨粗しょう症がなぜ気づきにくいのか、どんな初期サインに注意すべきか、そして早期発見のための検査や日常でできる予防対策まで、整形外科専門医の視点から詳しく解説します。
骨粗しょう症が気になる方へ
千代田区神田神保町で骨密度低下や骨粗しょう症の早期発見について確認したい方は、神保町整形外科へご相談ください。
「症状がないけれど将来が不安」という方にも向いています。
WEB予約はこちら骨粗しょう症とは?骨の中で何が起きているのか
骨は「生きている組織」です。 常に古い骨を壊し(骨吸収)、新しい骨をつくる(骨形成)という「リモデリング」を繰り返しています。健康な状態では、このバランスが保たれているため骨量は一定に維持されます。 骨粗しょう症は、このバランスが崩れて骨吸収が骨形成を上回ることで起こります。骨の量と質が低下し、骨がスカスカで折れやすい状態になる病気です。なぜ「気づかないうちに」進行するのか
骨密度が下がっても、痛みは出ません。 骨の内部が少しずつスカスカになっていくプロセスは、外からは見えず、日常生活でも感じにくいのです。骨折してはじめて「骨粗しょう症だった」と診断されるケースも多く、背骨の骨折(椎体骨折)は自覚症状がないことさえあります。 だからこそ、「痛みがないから大丈夫」という判断は危険です。症状が出る前の段階で、検査によって骨の状態を確認することが非常に重要になります。骨粗しょう症になりやすい人の特徴
以下に当てはまる方は、特に注意が必要です。- 閉経後の女性(女性ホルモンの減少により骨吸収が増加する)
- 50代以降の方(加齢とともに骨形成が低下する)
- やせ型の方(骨への負荷が少なく骨量が増えにくい)
- 運動不足の方(骨への刺激が少ない)
- カルシウムやタンパク質が不足しがちな方
- 喫煙・過度な飲酒の習慣がある方
- 偏食や極端なダイエットをしている方
- 日光浴が少なくビタミンDが不足している方
見逃しやすい初期サイン〜こんな変化に気づいたら要注意
骨粗しょう症の初期は、ほぼ無症状です。 しかし、日常生活の中に「小さな変化」として現れることがあります。「年のせい」と片付けてしまいがちなこれらのサインを、見逃さないでください。要注意の身体的変化チェックリスト
- 背中が丸くなってきた気がする
- 身長が以前より低くなった(25歳頃の最大身長から4cm以上の低下は特に注意)
- 転んだだけで骨折した
- 腰や背中が時々痛む
- 以前より疲れやすくなった、運動量が減った
進行度別の症状の目安
骨粗しょう症の進行は、おおよそ以下のように分けられます。- 初期(自覚なし):症状がなく気づけない。50歳以降または閉経後は骨密度検査が必須
- 軽度:背中が少し丸くなった、身長が縮んだ、時々腰や背中が痛む。半年に1回の骨密度検査で進行をチェックし、食事と運動で早期改善が見込める
- 重度:明らかな猫背、大幅な身長低下、強い背中・腰の痛み、転倒で骨折。骨密度70%未満の状態で薬物療法とリハビリが必要
骨折が引き起こす深刻なリスク〜なぜ早期発見が命を守るのか
骨粗しょう症で怖いのは、骨折です。 特に脊椎の圧迫骨折と大腿骨頸部骨折(太ももの付け根の骨折)は、日常生活に大きな影響を与えます。一度骨折すると、その後1年以内に再骨折しやすくなることが分かっています。 大腿骨頸部骨折は、寝たきりや要介護状態の原因になることもあります。手術が必要になるケースも多く、高齢者にとっては生命予後にも影響する重大な骨折です。骨折が連鎖する「骨折の連鎖」を防ぐために
背骨は一度骨折すると、さらに骨折する危険性が高まります。 これを「骨折の連鎖」と呼びます。最初の骨折を防ぐこと、そして骨折後の再発を防ぐことが、健康寿命を守る上で非常に重要です。 「転んだだけで骨折した」「荷物を持ち上げたら腰が痛くなった」という経験がある方は、すぐに整形外科を受診してください。
早期発見のための検査方法〜何をどう調べるのか
骨粗しょう症の診断には、複数の検査を組み合わせることが重要です。 神保町整形外科では、患者さんの状態を多角的に評価するために、以下の3つの検査を実施しています。① DXA法(骨密度測定)
DXA法(デキサ法・2重エネルギーX線吸収法)は、骨粗しょう症診断の標準的な検査です。 全身型の骨密度測定装置を使用し、腰椎(腰の骨)と大腿骨(太ももの付け根)の骨密度を正確に測定します。骨密度の値は「若年成人の平均値(YAM)」と比較して評価され、70%未満の場合は骨粗しょう症と診断されます。 当院では、治療中の方には4か月に1回の検査を推奨しています。骨密度が80%未満の場合は半年ごと、80%以上に改善した場合は年1回の経過観察に移行します。② 骨代謝マーカー(血液検査)
骨代謝マーカーとは、骨の新陳代謝の状態を血液検査で評価する指標です。 骨を壊すスピード(骨吸収マーカー)と骨をつくるスピード(骨形成マーカー)のバランスを調べることができます。異常値は骨折リスクの指標となり、治療効果の確認にも活用されます。骨密度の変化が現れる前に、骨代謝の異常を早期に発見できる点が大きなメリットです。③ X線検査(レントゲン)
胸椎・腰椎のX線検査では、骨折や変形の有無を確認します。 すでに圧迫骨折が起きていないか、背骨の変形がどの程度進んでいるかを把握するために重要な検査です。骨密度検査と組み合わせることで、より正確な診断が可能になります。
骨粗しょう症の治療方法〜食事・運動・薬物療法の組み合わせ
骨粗しょう症の治療は、3つの柱で構成されます。 食事療法・運動療法・薬物療法を、患者さんの状態に合わせて組み合わせることが基本です。食事療法〜骨をつくる栄養素を意識する
骨の材料となる栄養素をしっかり摂ることが基本です。- カルシウム:乳製品(牛乳・チーズ)、小魚(ししゃも)、大豆製品、緑黄色野菜。予防には1日800mg以上が推奨されています
- タンパク質:肉・魚・卵・大豆製品。骨の基質(コラーゲン)の材料になります
- ビタミンD:魚類・きのこ類。腸からのカルシウム吸収を助けます。1日10〜20μgの摂取が推奨されています
- ビタミンK:納豆・緑黄色野菜。骨の形成を助けます
運動療法〜骨を強くし、転倒を防ぐ
骨は適度な負荷をかけることで強くなります。 ウォーキングなどの荷重運動は、骨への刺激となり骨形成を促します。また、筋肉をつけることで転倒予防にもつながります。激しい運動は必要なく、無理なく続けられる運動を選ぶことが大切です。薬物療法〜状態に応じた薬の選択
骨密度が低い場合や、骨折リスクが高い場合は薬物療法が必要になります。 使用される主な薬剤は以下の通りです。- 活性型ビタミンD3製剤:カルシウムの吸収を助け、骨形成を促進します
- SERM(選択的エストロゲン受容体モジュレーター):閉経後女性に使用し、骨吸収を抑制します
- ビスフォスフォネート:骨吸収を強力に抑制する代表的な薬剤です
- 抗RANKL抗体:骨を壊す細胞(破骨細胞)の働きを抑制します
- 副甲状腺ホルモン製剤:骨をつくる力を高める骨形成促進薬です
- 抗スクレロスチン抗体:骨形成を促進しながら骨吸収も抑制する、新しい治療薬です

日常生活でできる予防対策〜今日からはじめる骨の健康習慣
骨粗しょう症の予防は、特別なことをする必要はありません。 毎日の小さな習慣の積み重ねが、将来の骨折リスクを大きく左右します。転倒を防ぐ生活環境の整備
骨粗しょう症が進行している場合、転倒そのものを防ぐことも重要な予防策です。- 室内の段差をなくす、滑り止めマットを敷く
- 夜間のトイレへの移動時に足元を明るくする
- 浴室・トイレに手すりを設置する
- 靴は踵がしっかりしたものを選ぶ
骨の健康を守る生活習慣のポイント
- 毎日30分以上のウォーキングを習慣にする
- カルシウム・ビタミンD・タンパク質を意識した食事をとる
- 適度な日光浴(1日15〜30分程度)を行う
- 禁煙し、アルコールは控えめにする
- 50歳を過ぎたら定期的に骨密度検査を受ける
まとめ〜「気づいた今」が骨の健康を守る最善のタイミング
骨粗しょう症は、痛みが出てからでは遅い病気です。 自覚症状がないまま静かに進行し、ある日突然の骨折で発覚することも少なくありません。しかし、早期に発見して適切な治療と生活習慣の改善を行えば、骨折リスクを大幅に下げることができます。 以下のような変化や心当たりがある方は、ぜひ一度、整形外科での骨密度検査を受けてみてください。- 背中が丸くなってきた、身長が縮んだ気がする
- 転んだだけで骨折した経験がある
- 腰や背中が時々痛む
- 閉経した、または50代以降の女性である
- やせ型、運動不足、偏食・ダイエット習慣がある
- 喫煙・飲酒の習慣がある
神保町整形外科へのご相談はこちら
神保町整形外科(千代田区)では、骨粗しょう症の早期発見・早期治療・予防に力を入れています。 「背中が丸くなってきた」「身長が縮んだ気がする」「転んだだけで骨折した」など、気になる変化がある方は、ぜひ一度ご受診ください。 骨の健康を守ることは、将来の寝たきりを防ぎ、人生の質を高めることにつながります。 まずはお気軽にお問い合わせください。将来の骨折リスクを確認したい方へ
骨粗しょう症は自覚症状が少ないため、早めの検査や生活習慣の見直しが重要です。
ご家族に骨粗しょう症の方がいる場合の相談先を探している方にも向いています。
神保町整形外科に相談する著者情報
神保町整形外科 院長 板倉 剛
経歴
- 平成18年3月東海大学医学部卒業後、慶應義塾大学医学部整形外科学教室入局
- 慶應大学病院、静岡赤十字病院、慶應義塾大学月が瀬リハビリテーションセンター、台東区立台東病院、 竹川病院、石川島記念病院、古河総合病院勤務を経て平成29年4月神保町整形外科を開院
- 慶應義塾大学大学院医学研究科博士課程で脊髄再生に関する基礎研究に従事
資格
- 医学博士
- 日本整形外科学会専門医
- 日本整形外科学会認定脊椎脊髄病医
- 日本整形外科学会認定運動器リハビリテーション医
- 再生医療認定医
- 身体障害者福祉法指定医(肢体不自由)
所属学会
- 日本整形外科学会
- 日本脊椎脊髄病学会
- 日本脊髄障害医学会
- 日本再生医療学会
投稿者:
骨粗しょう症で骨折しやすい部位とは?日常生活で注意すべき6つのポイント
2026.05.26
 「最近、背中が少し丸くなってきた気がする」
そんな小さな変化を、年齢のせいと片付けていませんか?
骨粗しょう症は、自覚症状がほとんどないまま静かに進行する病気です。気づいたときには骨がかなり弱くなっており、ちょっとした転倒や日常の動作で骨折してしまうことも少なくありません。日本には約1,000万人以上の患者さんがいるといわれており、高齢化に伴ってその数は増加傾向にあります。
この記事では、骨粗しょう症で特に骨折しやすい部位と、日常生活で今日から実践できる6つの予防ポイントを詳しく解説します。整形外科医として多くの患者さんと向き合ってきた経験から、具体的かつ実践的な情報をお伝えします。
「最近、背中が少し丸くなってきた気がする」
そんな小さな変化を、年齢のせいと片付けていませんか?
骨粗しょう症は、自覚症状がほとんどないまま静かに進行する病気です。気づいたときには骨がかなり弱くなっており、ちょっとした転倒や日常の動作で骨折してしまうことも少なくありません。日本には約1,000万人以上の患者さんがいるといわれており、高齢化に伴ってその数は増加傾向にあります。
この記事では、骨粗しょう症で特に骨折しやすい部位と、日常生活で今日から実践できる6つの予防ポイントを詳しく解説します。整形外科医として多くの患者さんと向き合ってきた経験から、具体的かつ実践的な情報をお伝えします。
骨粗しょう症が気になる方へ
千代田区神田神保町で骨密度低下や骨折予防について確認したい方は、神保町整形外科へご相談ください。
「転びやすくなった」「背中が丸くなってきた」と感じる方にも向いています。
WEB予約はこちら
骨粗しょう症とは?骨が折れやすくなるメカニズム
骨は「生きている組織」です。 常に古い骨を壊す「骨吸収」と、新しい骨を作る「骨形成」を繰り返しながら、健康な状態を保っています。骨粗しょう症とは、このバランスが崩れて骨吸収が骨形成を上回り、骨の量(骨密度)が減少して骨がスカスカになる病気です。 骨がスカスカになると、骨の強度が著しく低下します。若い頃なら問題ない程度の衝撃でも、骨折してしまうリスクが高まります。 特に注意が必要なのは、50代以降の女性です。閉経後は女性ホルモン(エストロゲン)が急激に減少し、骨吸収が加速します。閉経後10年で骨量が急激に減ることが知られており、早期発見・早期対策が非常に重要です。骨粗しょう症になりやすい方の特徴
- 閉経後の女性
- やせ型の方(BMIが低い方)
- 運動不足の方
- カルシウムやタンパク質が不足しがちな方
- 喫煙・飲酒の習慣がある方
- 偏食・極端なダイエットをしている方
- ご両親に大腿骨骨折の既往がある方
骨粗しょう症で特に骨折しやすい4つの部位
骨折が起きやすい場所は、ある程度決まっています。 骨粗しょう症による骨折は「脆弱性骨折」と呼ばれ、軽微な外力で起こるのが特徴です。代表的な骨折部位を4つご紹介します。それぞれの特徴と危険性を正確に理解することが、予防の第一歩になります。
①脊椎(背骨)の圧迫骨折
最も多い骨折部位です。 体の重みに背骨が耐えられなくなり、椎体がつぶれるように骨折します。特徴的なのは、痛みを感じないまま骨折していることがあるという点です。気づかないうちに複数の椎体が骨折し、背中が丸くなったり、身長が縮んだりして初めて発覚するケースも少なくありません。 圧迫骨折が進行すると、内臓が圧迫されて消化不良・便秘・胸焼けなどの症状が出ることもあります。また、背骨のバランスが崩れることで呼吸器や心臓の機能にも影響が及ぶ可能性があります。②大腿骨近位部(太ももの付け根)の骨折
寝たきりに直結する、最も深刻な骨折です。 大腿骨は人体の中で最も大きな骨ですが、骨粗しょう症が進行すると、滑ったり躓いたりする程度の軽い外力でも骨折してしまいます。大腿骨近位部骨折は入院や安静を強いられ、運動機能や内臓機能が低下して寝たきりにつながりやすい骨折です。さらに、寝たきりから認知症が進行する可能性もあり、死亡リスクも高くなることが知られています。 また、脊椎の圧迫骨折や大腿骨頸部骨折は、1年以内に再骨折しやすいことが分かっています。一度骨折すると、次の骨折リスクがさらに高まるという連鎖が起きるため、初回骨折後の治療と予防が特に重要です。
③橈骨遠位端(手首)の骨折
転倒時に手をついた際に起こりやすい骨折です。 「コレス骨折」とも呼ばれ、転倒した瞬間に反射的に手をつくことで、手首に強い力がかかって骨折します。比較的若い年齢層でも起こりやすく、骨粗しょう症の最初のサインとなることがあります。日常生活への影響は大腿骨骨折ほど大きくないことが多いですが、手首の変形や痛みが残ることもあります。④上腕骨近位部(腕の付け根)の骨折
肩の骨折も見落とされがちな部位です。 転倒時に肩から落ちたり、腕に強い力がかかったりした際に骨折します。手術が必要になるケースもあり、肩の動きに長期的な影響が出ることがあります。日常生活で注意すべき6つのポイント〜今日から実践できる予防策〜
骨折は、防げます。 骨粗しょう症があっても、日常生活の中で適切な対策を取ることで骨折リスクを大幅に下げることができます。以下の6つのポイントを意識してみてください。ポイント① 転倒を防ぐ環境づくり
骨折の多くは「転倒」がきっかけです。 自宅の中でも転倒リスクは潜んでいます。特に浴室・トイレ・階段・玄関の段差は要注意です。以下の環境整備を検討してみてください。- 浴室や廊下に手すりを設置する
- 段差をなくす、またはスロープを設ける
- 滑り止めマットを敷く(特に浴室・玄関)
- 夜間の足元を照らす照明を確保する
- 室内でも滑りにくい靴・スリッパを使用する
- 床に物を置かず、つまずきの原因を取り除く
ポイント② カルシウムを中心とした栄養管理
骨の材料は食事から摂ります。 骨を丈夫にするためには、カルシウム・タンパク質・ビタミンD・ビタミンKをバランスよく摂取することが基本です。それぞれの代表的な食品を意識して取り入れてみてください。- カルシウム:牛乳・乳製品・小魚・小松菜・チンゲンサイ・豆腐
- タンパク質:肉・魚・卵・大豆製品
- ビタミンD:鮭・うなぎ・さんま・しいたけ・きくらげ
- ビタミンK:納豆・ほうれん草・小松菜・ブロッコリー・キャベツ
ポイント③ 適度な運動で骨と筋肉を鍛える
骨は「使わないと弱くなる」組織です。 重力の負荷を受けない状態が続くと骨量が急激に減少することが知られています。反対に、適度な運動は骨に刺激を与えて骨形成を促し、骨を強くする効果があります。また、筋肉がつくことで転倒しにくい体づくりにもつながります。 おすすめの運動はウォーキングです。無理なく続けられ、骨への適度な負荷と筋力維持の両方が期待できます。週2〜3回、少しきついと感じる程度の強度で行うのが理想的です。日光を浴びながら歩くことで、ビタミンDの生成も促されます。ポイント④ 喫煙・過度な飲酒を控える
生活習慣が骨の健康に直結します。 喫煙は骨密度を低下させる重要なリスク因子です。また、アルコールの過剰摂取もカルシウムの吸収を妨げ、骨形成を阻害することが知られています。禁煙し、飲酒は控えめにすることが骨の健康を守るうえで大切です。ポイント⑤ 日光浴でビタミンDを補う
太陽の光は骨の味方です。 皮膚が日光(紫外線)を受けることで、体内でビタミンDが生成されます。ビタミンDはカルシウムの吸収を助ける重要な栄養素です。一般的に、夏は木陰で30分程度、冬は1時間程度の外出で必要なビタミンDが生成されるといわれています。日常的に外出する習慣をつけることが大切です。ポイント⑥ 定期的な骨密度検査を受ける
知らないうちに進む病気だからこそ、検査が命綱です。 骨粗しょう症は初期には自覚症状がほとんどありません。50歳を過ぎたら、または閉経後は、定期的な骨密度検査を受けることを強くおすすめします。当院ではDXA法(全身型骨密度測定装置)による腰椎・大腿骨の骨密度測定を実施しており、4か月に1回の検査を推奨しています。 「痛みがないから大丈夫」ではなく、「痛みがないうちに検査する」ことが、骨の健康を守る最大の習慣です。将来の骨折予防を考えたい方へ
加齢や生活習慣による骨密度低下について、検査や対策をご案内しています。
「痛みはないけれど検査を受けるべきか迷っている」という方にも向いています。
神保町整形外科に相談する骨粗しょう症の症状の進み方と対応のタイミング
早期発見が、その後の人生を大きく変えます。 骨粗しょう症は進行度によって症状が異なり、対応すべき内容も変わってきます。ご自身がどの段階にあるかを把握することが、適切な治療・予防につながります。初期(自覚症状なし)
この段階では、ほとんど症状がありません。 しかし、骨密度は静かに低下し続けています。50歳以降または閉経後の方は、症状がなくても骨密度検査を受けることが必須です。早期に発見できれば、食事と運動の見直しだけで改善が期待できます。軽度(初期サインが現れる段階)
「背中が少し丸くなった気がする」「身長が縮んだ」「たまに腰や背中が痛む」といった変化が現れます。これらは骨粗しょう症の重要なサインです。半年に1回の骨密度検査で進行をチェックしながら、食事・運動・必要に応じた薬物療法で早期改善を目指します。重度(骨密度70%未満)
明らかな猫背、大幅な身長低下、強い背中・腰の痛み、転倒で骨折といった状態です。骨密度が70%未満になると、薬物療法とリハビリテーションが必要になります。この段階でも適切な治療を続けることで、骨折リスクを下げることは可能です。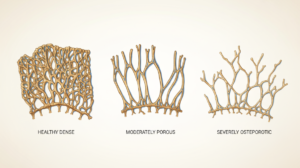
神保町整形外科で行う骨粗しょう症の検査と治療
正確な検査なくして、適切な治療はありません。 当院では、患者さんの骨の状態を多角的に評価するため、複数の検査を組み合わせて実施しています。DXA法による骨密度測定
DXA法(2重エネルギーX線吸収法)は、腰椎・大腿骨の骨密度を正確に測定する標準的な検査です。全身型の検査機を使用し、骨の強さを詳しくチェックします。当院では4か月に1回の検査を推奨しています。骨代謝マーカー(血液検査)
骨代謝マーカーとは、血液検査で「骨を壊すスピード」と「骨を作るスピード」のバランスを評価する指標です。異常値は骨折リスクの指標となり、治療効果の確認にも活用します。X線検査
胸椎・腰椎の骨折・変形の有無を確認します。すでに気づかないうちに骨折が起きていないかを確認するうえで重要な検査です。治療の3本柱
骨粗しょう症の治療は、①食事療法・②運動療法・③薬物療法の3つを組み合わせることが基本です。 薬物療法では、症状や骨密度の状態に応じて以下の薬剤を選択・組み合わせます。- 活性型ビタミンD3製剤(カルシウムの吸収を助ける)
- SERM(骨吸収を抑制する)
- ビスフォスフォネート(骨を壊すスピードを抑える)
- 抗RANKL抗体(骨吸収を強力に抑制する)
- 副甲状腺ホルモン製剤(骨を作る力を高める)
- 抗スクレロスチン抗体(骨形成を促進し骨吸収を抑制する)
治療後のアフターフォロー
骨粗しょう症は、一度良くなっても継続した管理が必要な病気です。当院では以下の基準で経過観察を行います。- 骨密度80%未満の場合 → 半年ごとに検査を実施
- 骨密度80%以上に改善した場合 → 年1回の経過観察に移行

こんな変化があれば早めにご相談ください
「年のせいかな」と思っていたその変化、骨からのサインかもしれません。 以下のいずれかに当てはまる方は、早めの検査をおすすめします。- 背中が丸くなってきた気がする
- 身長が以前より低くなった
- 転んだだけで骨折した
- 腰・背中が時々痛む
- 運動量が減った
- 閉経した
- やせ型である
- 偏食・極端なダイエットをしている
- 喫煙・飲酒の習慣がある
まとめ〜骨の健康を守ることは、将来の自分を守ること〜
骨粗しょう症で特に骨折しやすい部位は、脊椎・大腿骨近位部・手首・上腕骨近位部の4か所です。 これらの骨折は、寝たきりや生活の制限につながるリスクがあります。特に大腿骨近位部の骨折は、認知症や死亡リスクとも関連しており、予防の重要性は非常に高いといえます。 日常生活で実践できる6つのポイントは以下のとおりです。- 転倒を防ぐ環境づくり
- カルシウムを中心とした栄養管理
- 適度な運動で骨と筋肉を鍛える
- 喫煙・過度な飲酒を控える
- 日光浴でビタミンDを補う
- 定期的な骨密度検査を受ける
骨折予防を意識したい方へ
骨密度検査や生活習慣の見直しを通して、将来的な骨折リスクへの対策をご提案しています。
ご家族に骨粗しょう症の方がいる場合の相談先を探している方にも向いています。
神保町整形外科に相談する著者情報
神保町整形外科 院長 板倉 剛
経歴
- 平成18年3月東海大学医学部卒業後、慶應義塾大学医学部整形外科学教室入局
- 慶應大学病院、静岡赤十字病院、慶應義塾大学月が瀬リハビリテーションセンター、台東区立台東病院、 竹川病院、石川島記念病院、古河総合病院勤務を経て平成29年4月神保町整形外科を開院
- 慶應義塾大学大学院医学研究科博士課程で脊髄再生に関する基礎研究に従事
資格
- 医学博士
- 日本整形外科学会専門医
- 日本整形外科学会認定脊椎脊髄病医
- 日本整形外科学会認定運動器リハビリテーション医
- 再生医療認定医
- 身体障害者福祉法指定医(肢体不自由)
所属学会
- 日本整形外科学会
- 日本脊椎脊髄病学会
- 日本脊髄障害医学会
- 日本再生医療学会
投稿者:
痛みが繰り返す膝と腰の共通点|変形性関節症と慢性腰痛の対策
2026.05.26
 「また膝が痛くなってきた」「腰の調子が悪い時期が続く」……。
こうした悩みを抱える方は、実は非常に多くいらっしゃいます。
整形外科の外来では、膝や腰の痛みが何度も繰り返すという訴えを日常的に耳にします。一度治まったはずの痛みが、季節の変わり目や少し無理をしたタイミングで再び顔を出す。その繰り返しに疲弊している方も少なくありません。
実は、膝の痛みと腰の痛みには共通するメカニズムがあります。それを理解することが、再発を防ぐための第一歩です。
この記事では、変形性膝関節症と慢性腰痛のメカニズムを整形外科専門医の視点から解説し、理学療法の観点から効果的な運動療法や日常生活の改善方法をご紹介します。
「また膝が痛くなってきた」「腰の調子が悪い時期が続く」……。
こうした悩みを抱える方は、実は非常に多くいらっしゃいます。
整形外科の外来では、膝や腰の痛みが何度も繰り返すという訴えを日常的に耳にします。一度治まったはずの痛みが、季節の変わり目や少し無理をしたタイミングで再び顔を出す。その繰り返しに疲弊している方も少なくありません。
実は、膝の痛みと腰の痛みには共通するメカニズムがあります。それを理解することが、再発を防ぐための第一歩です。
この記事では、変形性膝関節症と慢性腰痛のメカニズムを整形外科専門医の視点から解説し、理学療法の観点から効果的な運動療法や日常生活の改善方法をご紹介します。
膝や腰の痛みを繰り返している方へ
千代田区神田神保町で変形性関節症や慢性腰痛について確認したい方は、神保町整形外科へご相談ください。
歩行時や立ち上がり時の痛みが気になる方にも向いています。
WEB予約はこちら膝と腰の痛みが繰り返す理由とは
痛みが繰り返す。 これは「完全に治っていない」サインである可能性があります。 膝や腰の痛みが何度も再発する方には、いくつかの共通した特徴が見られます。最も多いのが、痛みが和らいだ段階で治療をやめてしまうケースです。痛みが消えることと、根本的な問題が解決することは別の話です。「痛みが消えた=治った」という誤解
痛みは、身体からの警告信号です。 鎮痛薬や安静によって一時的に痛みが和らいでも、その痛みを引き起こしていた筋力低下・姿勢の崩れ・関節への負荷が改善されていなければ、同じ状況が繰り返されます。 たとえば、こんな場面を想像してみてください。膝が痛くなって病院に行き、湿布と痛み止めをもらって1週間安静にしたら楽になった。「もう大丈夫だ」と思って以前と同じ生活に戻ったら、2か月後にまた同じ痛みが出てきた。こうした経験をお持ちの方は多いのではないでしょうか。 これはまさに、痛みの原因そのものに対処できていない状態です。膝と腰に共通する「筋力低下」という問題
変形性膝関節症でも慢性腰痛でも、根底にある問題の一つが筋力低下です。 膝関節を支える大腿四頭筋(太ももの前面の筋肉)が弱くなると、膝関節への負担が増大します。同様に、腰椎を支える体幹筋(腹筋・背筋群)が弱くなると、腰椎への負荷が集中しやすくなります。 筋力低下は、痛みがあると動かさなくなることでさらに進行します。「痛いから動かない→筋力がさらに落ちる→より痛みが出やすくなる」という悪循環が生まれるのです。
変形性膝関節症のメカニズムと特徴
変形性膝関節症は、膝関節の軟骨が徐々に摩耗・変性することで生じる疾患です。 加齢、肥満、過去の膝の怪我などが主なリスク因子として知られています。軟骨には血管がないため、一度損傷すると自然修復が難しい組織です。そのため、早期からの適切な対処が重要になります。変形性膝関節症の典型的な症状
初期には、動き始めの痛みや違和感が特徴的です。 朝起きて最初の一歩が痛い、階段の上り下りで膝が痛む、長時間歩いた後に膝が腫れる……といった症状が代表的です。進行すると安静時にも痛みが出るようになり、膝の変形が目立ってくることもあります。 重要なのは、X線(レントゲン)所見と症状の重さが必ずしも一致しないという点です。画像上は軽度の変化でも強い痛みを訴える方もいれば、かなりの変形があっても日常生活に支障がない方もいます。これは、痛みが単に関節の構造的変化だけでなく、筋力・姿勢・神経感作など多くの要因によって決まるからです。変形性膝関節症に対する理学療法のアプローチ
理学療法の観点から最も重要なのが、大腿四頭筋の強化です。 大腿四頭筋は膝関節を安定させる主要な筋肉であり、この筋力を維持・向上させることが膝への負担軽減に直結します。また、股関節周囲筋の強化も膝への負荷を分散させる上で有効です。 日本理学療法士協会のハンドブックでも、変形性膝関節症に対する運動療法の重要性が強調されており、適切な運動を継続することで痛みの軽減と機能改善が期待できるとされています。
慢性腰痛のメカニズムと特徴
腰痛は日本人が最も多く訴える症状の一つです。 慢性腰痛とは、一般的に3か月以上続く腰痛を指します。急性腰痛(いわゆるぎっくり腰など)が長引いて慢性化するケースもあれば、最初から慢性的な経過をたどるケースもあります。慢性腰痛の多因子性という特徴
慢性腰痛は、単純な「腰の構造的問題」だけでは説明できません。 身体的な要因(筋力低下、姿勢の崩れ、椎間板の変性など)に加えて、心理社会的な要因も大きく関与することが知られています。仕事のストレス、睡眠不足、不安・抑うつ傾向なども、慢性腰痛の発症・維持・悪化に影響します。 「痛みの包括的評価」という概念があります。 これは、痛みを身体的な側面だけでなく、心理的・社会的側面も含めて総合的に評価するアプローチです。慢性腰痛の治療においては、こうした多面的な視点が欠かせません。慢性腰痛に対する理学療法のアプローチ
慢性腰痛に対する運動療法では、体幹安定化トレーニングが中心的な役割を担います。 腹横筋・多裂筋などの深部体幹筋を活性化させることで、腰椎の安定性を高め、腰への負担を軽減します。また、柔軟性の改善(ストレッチ)や有酸素運動も、慢性腰痛の改善に有効とされています。 日本理学療法士協会の腰痛ハンドブックでも、適切な運動療法と生活習慣の改善が腰痛予防・改善の要であることが示されています。慢性的な関節の痛みが気になる方へ
膝と腰に共通する負担や、日常生活で気をつけたいポイントについてご説明しています。
「年齢のせいかもしれない」と感じている方にも向いています。
神保町整形外科に相談する
膝と腰の痛みに共通する対策・運動療法の実践
では、具体的に何をすればよいのでしょうか? 膝と腰の痛みに共通する対策として、以下のアプローチが有効です。1. 筋力強化トレーニング
まず取り組むべきは、下肢・体幹の筋力強化です。 膝には大腿四頭筋・ハムストリングス・股関節外転筋の強化が有効です。腰には腹横筋・多裂筋などの深部体幹筋の強化が重要です。これらの筋肉は互いに連動しており、どちらかが弱くなると全体のバランスが崩れます。 代表的なトレーニングとして以下が挙げられます。- スクワット(浅め)…膝と股関節周囲筋を同時に鍛えられます。膝がつま先より前に出ないよう注意しながら行います。
- ドローイン…仰向けに寝てお腹を凹ませる動作で、深部体幹筋を活性化します。腰痛予防に有効です。
- ブリッジ運動…仰向けで膝を立て、お尻を持ち上げる動作です。臀筋・ハムストリングス・体幹を同時に鍛えられます。
- SLR(下肢伸展挙上)…仰向けで片脚をまっすぐ持ち上げる運動で、大腿四頭筋の強化に有効です。
2. ストレッチと柔軟性の改善
筋力強化と並んで重要なのが、柔軟性の維持・改善です。 股関節・ハムストリングス・腸腰筋の柔軟性が低下すると、膝や腰への負担が増大します。特に腸腰筋(股関節前面の筋肉)の硬さは、骨盤の前傾を引き起こし、腰椎前弯の増大につながります。これが慢性腰痛の一因となることがあります。 デスクワークが多い方は、長時間の座位姿勢により腸腰筋が短縮しやすい傾向があります。1時間に1回は立ち上がり、軽いストレッチを行うことをお勧めします。3. 体重管理と生活習慣の見直し
体重は、膝関節への負荷に直接影響します。 一般的に、歩行時には体重の約3倍、階段昇降時には約5〜7倍の力が膝関節にかかるとされています。そのため、体重を適切に管理することは、変形性膝関節症の予防・進行抑制において非常に重要です。腰痛においても、肥満は腰椎への負担を増大させるリスク因子の一つです。 食事の見直しと適度な有酸素運動(ウォーキングなど)を組み合わせた体重管理が推奨されます。
日常生活で気をつけたいポイント
運動療法と並んで、日常生活の中での工夫も大切です。姿勢の改善
姿勢の崩れは、膝・腰双方に悪影響を与えます。 長時間のデスクワークでは、骨盤を立てた正しい座位姿勢を意識することが重要です。背もたれに深く腰をかけ、足裏全体を床につける。これだけでも腰への負担はかなり軽減されます。また、立ち仕事の方は、片脚に重心をかけ続けないよう注意が必要です。靴の選択と歩き方
靴の選択も、膝・腰の痛みに影響します。 クッション性の高い靴を選ぶことで、歩行時の衝撃を吸収しやすくなります。ヒールの高い靴は重心が前方に移動し、膝・腰への負担を増大させるため、長時間の使用は避けることが望ましいです。睡眠と休息の確保
慢性的な痛みには、睡眠の質も深く関わっています。 睡眠不足や睡眠の質の低下は、痛みに対する感受性を高めることが知られています。十分な睡眠と適切な休息を確保することも、痛みの管理において重要な要素です。温熱療法・冷却療法の使い分け
急性期(痛みが強く、腫れや熱感がある時期)は冷却が基本です。 慢性期(痛みが落ち着いている時期)は温熱療法が有効です。血行を促進し、筋肉の緊張を和らげる効果があります。ただし、炎症が強い時期に温めると症状が悪化することがあるため、状態に応じた使い分けが大切です。判断に迷う場合は、専門医や理学療法士にご相談ください。
専門医・理学療法士への相談が重要な理由
自己流のケアには限界があります。 膝や腰の痛みは、その原因や状態によって適切な対処法が異なります。変形性膝関節症の進行度、腰痛の原因(椎間板ヘルニア・脊柱管狭窄症・筋筋膜性腰痛など)によって、推奨される運動や避けるべき動作が変わってきます。整形外科専門医による正確な診断の重要性
まず重要なのが、正確な診断です。 膝や腰の痛みの中には、骨折・腫瘍・感染症など、早急な対応が必要な疾患が隠れていることがあります。また、変形性膝関節症と思っていたものが半月板損傷であったり、慢性腰痛と思っていたものが脊柱管狭窄症であったりすることもあります。整形外科専門医による診察・画像検査を通じて、正確な診断を受けることが治療の出発点です。理学療法士によるリハビリの重要性
診断がついたら、次は適切なリハビリです。 国家資格を持つ理学療法士は、患者さん一人ひとりの状態を評価した上で、個別に最適化されたリハビリプログラムを作成します。同じ変形性膝関節症でも、筋力の状態・関節の可動域・生活背景によって、適切な運動の種類・強度・頻度は異なります。自己流で行うよりも、専門家の指導のもとで行う方が、安全かつ効果的です。 「痛みが消えたからといって、そこで終わりにしないでください。本当の意味での回復は、痛みの原因に対処し、再発を防ぐ身体づくりができた時です。」 神保町整形外科では、整形外科専門医による診断と、国家資格を持つ理学療法士によるリハビリを組み合わせた治療を提供しています。神保町駅から徒歩2分という好立地で、月曜から金曜の18時30分まで診療を行っているため、お仕事帰りの方も無理なく通院していただけます。 膝や腰の痛みが繰り返す方、一度しっかりと専門家に診てもらいたいとお考えの方は、ぜひ一度ご相談ください。まとめ|痛みの繰り返しを断ち切るために
膝と腰の痛みが繰り返す背景には、共通したメカニズムがあります。 筋力低下・姿勢の崩れ・不適切な生活習慣が積み重なることで、痛みが再発しやすい身体の状態が作られます。「痛みが消えた=治った」という誤解を捨て、根本的な原因に対処することが重要です。 変形性膝関節症には大腿四頭筋の強化、慢性腰痛には体幹安定化トレーニングが中心的な対策となります。ただし、自己流には限界があります。整形外科専門医による正確な診断と、理学療法士による個別リハビリプログラムの組み合わせが、最も効果的なアプローチです。 痛みの繰り返しに悩んでいる方は、ぜひ専門医への相談を検討してみてください。 神保町整形外科では、交通事故・労災による膝や腰の痛みにも対応しています。労災保険指定医療機関として、業務中・通勤中の怪我にも対応可能です。詳しくは下記よりご確認ください。 神保町整形外科 労災 交通事故著者情報
神保町整形外科 院長 板倉 剛
経歴
- 平成18年3月東海大学医学部卒業後、慶應義塾大学医学部整形外科学教室入局
- 慶應大学病院、静岡赤十字病院、慶應義塾大学月が瀬リハビリテーションセンター、台東区立台東病院、 竹川病院、石川島記念病院、古河総合病院勤務を経て平成29年4月神保町整形外科を開院
- 慶應義塾大学大学院医学研究科博士課程で脊髄再生に関する基礎研究に従事
資格
- 医学博士
- 日本整形外科学会専門医
- 日本整形外科学会認定脊椎脊髄病医
- 日本整形外科学会認定運動器リハビリテーション医
- 再生医療認定医
- 身体障害者福祉法指定医(肢体不自由)
所属学会
- 日本整形外科学会
- 日本脊椎脊髄病学会
- 日本脊髄障害医学会
- 日本再生医療学会
投稿者:
痛み止めが効かない腰痛の原因とは?慢性化する理由と正しい治療法
2026.05.25
 「また飲んでも効かなかった…」
痛み止めを手に、そうため息をついた経験はありませんか?腰痛に悩む方の多くが、市販薬や処方薬を試しながらも、なかなか改善しない現実に直面しています。薬を飲み続けているのに痛みが消えない。それには、はっきりとした理由があります。
痛み止めが効かない腰痛には、炎症とは異なるメカニズムが働いていることが少なくありません。原因を正しく理解しないまま薬に頼り続けることで、慢性化のリスクが高まる可能性があります。この記事では、整形外科専門医の立場から、痛み止めが効かない腰痛の根本原因と、薬に頼らない正しい治療アプローチをわかりやすく解説します。
「また飲んでも効かなかった…」
痛み止めを手に、そうため息をついた経験はありませんか?腰痛に悩む方の多くが、市販薬や処方薬を試しながらも、なかなか改善しない現実に直面しています。薬を飲み続けているのに痛みが消えない。それには、はっきりとした理由があります。
痛み止めが効かない腰痛には、炎症とは異なるメカニズムが働いていることが少なくありません。原因を正しく理解しないまま薬に頼り続けることで、慢性化のリスクが高まる可能性があります。この記事では、整形外科専門医の立場から、痛み止めが効かない腰痛の根本原因と、薬に頼らない正しい治療アプローチをわかりやすく解説します。
腰痛が長引いている方へ
千代田区神田神保町で慢性的な腰痛や治療方法について確認したい方は、神保町整形外科へご相談ください。
「痛み止めだけでは改善しにくい」と感じている方にも向いています。
WEB予約はこちら痛み止めが効かない腰痛とは何か
まず、前提を整理しましょう。 一般的に広く使われる痛み止め(非ステロイド性抗炎症薬、いわゆるNSAIDs)は、体内で「プロスタグランジン」という炎症・発熱・痛みの原因物質が過剰に産生されるのを抑えることで効果を発揮します。つまり、炎症が原因の痛みに対しては非常に有効な薬です。 ぎっくり腰、腰椎の骨折、打撲、捻挫といった急性の外傷性腰痛には、こうした痛み止めが効きやすい傾向があります。しかし腰痛のすべてが「炎症」を原因としているわけではありません。 炎症を伴わない腰痛に痛み止めを使っても、根本的な原因にアプローチできていないため、効果が限定的になります。これが「痛み止めが効かない腰痛」の本質です。
炎症を伴わない腰痛に痛み止めを使っても、根本的な原因にアプローチできていないため、効果が限定的になります。これが「痛み止めが効かない腰痛」の本質です。
急性腰痛と慢性腰痛の違い
腰痛は発症からの期間によって分類されます。- 急性腰痛:発症から4週間未満。ぎっくり腰などが代表例
- 亜急性腰痛:4週間以上3か月未満
- 慢性腰痛:3か月以上続く腰痛
痛み止めが効きやすい腰痛・効きにくい腰痛
整理すると、以下のように分かれます。- 効きやすい腰痛:ぎっくり腰、打撲、捻挫、腰椎骨折(急性期)
- 効きにくい腰痛:腰椎椎間板ヘルニア、腰部脊柱管狭窄症、梨状筋症候群など神経痛を伴うもの、心理・社会的要因が絡む慢性腰痛
痛み止めが効かない腰痛の主な原因疾患
「薬が効かない=重い病気」とは限りません。ただ、原因を正確に把握することが治療の第一歩です。
腰椎椎間板ヘルニア
椎骨と椎骨の間にある「椎間板」が変性・突出し、神経を圧迫する疾患です。 腰から臀部、足にかけての痛みやしびれ(坐骨神経痛)が特徴的です。炎症よりも神経への機械的な圧迫が主な痛みの原因となるため、NSAIDsだけでは症状が改善しにくいケースがあります。腰部脊柱管狭窄症
脊髄や神経が通る「脊柱管」が狭くなり、神経が圧迫される状態です。 歩くと足が痛くなり、少し休むと楽になる「間欠性跛行」が典型的な症状です。加齢に伴って発症しやすく、中高年以降に多く見られます。神経性の痛みが主体のため、痛み止めの効果が限定的になりやすいです。梨状筋症候群
臀部の深部にある「梨状筋」が坐骨神経を圧迫することで、腰から足にかけての痛みやしびれが生じます。画像検査では異常が見つかりにくいことも多く、見逃されやすい疾患の一つです。心理・社会的要因が絡む慢性腰痛
腰痛の慢性化には、身体的な要因だけでなく、ストレス・不安・睡眠障害・職場環境といった心理・社会的要因が深く関わることが知られています。こうした「非特異的腰痛」は、痛み止めだけでは根本的な解決につながりません。腰痛が慢性化するメカニズム
なぜ腰痛は慢性化するのでしょうか。 痛みが長期間続くと、脳や脊髄の「中枢神経系」が過敏になる「中枢感作」という現象が起こることがあります。これにより、本来は痛みを感じないような刺激にも過剰に反応するようになり、痛みが増幅・持続しやすくなります。 また、痛みを恐れて動かなくなることで筋力が低下し、姿勢が悪化して腰への負担がさらに増す…という悪循環に陥ることもあります。
また、痛みを恐れて動かなくなることで筋力が低下し、姿勢が悪化して腰への負担がさらに増す…という悪循環に陥ることもあります。
慢性化を促進する生活習慣
以下のような習慣が、腰痛の慢性化リスクを高める可能性があります。- 長時間同じ姿勢でのデスクワーク
- 運動不足による体幹筋力の低下
- 過度な安静(動かないことで筋肉が硬直)
- 睡眠不足や慢性的なストレス
- 肥満による腰椎への過負荷
交通事故後の腰痛が慢性化しやすい理由
交通事故で受ける外傷は、瞬間的な衝撃が大きく、身構える間もなく受傷するため、一般的な怪我とは症状の出方が異なることがよくあります。事故直後は身体が興奮状態になりアドレナリンが分泌されるため、痛みを感じにくい傾向があります。 目立った外傷がなくても、数日後から腰の痛みや下肢のしびれが現れ、徐々に悪化するケースも少なくありません。こうした症状を放置すると、二次障害が併発する恐れもあります。事故後に腰の違和感を感じたら、早めに整形外科を受診することが大切です。痛み止めに頼らない正しい治療アプローチ
薬だけでは解決しない腰痛には、多角的なアプローチが必要です。神経痛に対する薬物療法の見直し
神経痛が原因の腰痛には、NSAIDsではなく、神経の興奮を抑える作用を持つ薬(プレガバリンなど)や、痛みの下行性抑制系に作用する薬(デュロキセチンなど)が用いられることがあります。また、神経ブロック注射も有効な選択肢の一つです。 薬の種類を変えるだけで、長年悩んでいた痛みが大幅に改善するケースもあります。「効かないから諦める」のではなく、原因に合った薬を選ぶことが重要です。理学療法・リハビリテーション
慢性腰痛の治療において、理学療法は非常に重要な役割を担います。 国家資格を持つ理学療法士が、患者さんの症状・姿勢・動作を詳しく評価したうえで、個別のリハビリメニューを作成します。具体的には以下のようなアプローチが行われます。- 体幹安定化トレーニング:腰椎を支える深部筋(インナーマッスル)を強化
- ストレッチ・柔軟性向上:硬くなった筋肉や関節の可動域を改善
- 姿勢・動作指導:日常生活での腰への負担を減らす動き方を習得
- 物理療法:温熱療法、電気療法などで痛みを緩和

生活習慣の見直し
薬やリハビリと並行して、日常生活の改善も欠かせません。- デスクワーク中は30〜60分ごとに立ち上がり、軽くストレッチを行う
- 椅子の高さや画面の位置を調整し、正しい姿勢を保つ
- ウォーキングや水中歩行など、腰に負担の少ない有酸素運動を習慣化する
- 十分な睡眠とストレス管理で、痛みへの感受性を下げる
心理的アプローチの重要性
慢性腰痛では、痛みへの恐怖や不安が症状を悪化させることがあります。「動いたら悪化するかも」という思い込みが、活動量の低下と筋力低下を招き、さらに痛みが増すという悪循環です。 認知行動療法的なアプローチや、痛みの正しい理解(疼痛教育)が、慢性腰痛の改善に有効であることが示されています。痛みと上手に付き合いながら生活の質を高めることを目標にすることが大切です。腰痛の正確な診断が治療の出発点
どんな治療も、正確な診断なしには始まりません。 腰痛の診断では、問診・触診・レントゲン・MRI・CTなどを組み合わせて原因を特定します。特に神経痛が疑われる場合は、MRIによる詳細な画像評価が重要です。 ただし、交通事故後の腰痛など、非典型的な症状では画像所見のみでは説明が困難なケースも多々あります。いつから、どのあたりが、どのように痛むのかを医師に詳しく伝えることが、正確な診断への近道です。
早期受診が重要な理由
腰痛は「そのうち治るだろう」と放置されがちです。しかし、慢性化してからでは治療に時間がかかります。また、交通事故後の腰痛では、受傷後しばらく経過してから受診すると、事故との因果関係を証明・判別しにくくなることもあります。 少しでも腰に違和感を感じたら、早めに整形外科を受診することを強くお勧めします。労災による腰痛も専門医に相談を
業務中や通勤中に腰を痛めた場合、労災保険が適用される可能性があります。ぎっくり腰も労災保険を使って治療することが可能です。正社員だけでなく、パート・アルバイト・派遣社員も対象となります。自分の不注意が原因であっても、業務との相当程度の因果関係が認められれば適用されます。 労災の手続きや対象範囲については、労災保険指定医療機関に相談するのが確実です。まとめ〜痛み止めが効かない腰痛は、正しい原因究明から
痛み止めが効かない腰痛には、必ず理由があります。 「薬が効かない」は、治療の終わりではなく、正しい治療の始まりです。 神経痛・慢性腰痛・心理的要因など、原因に応じた適切なアプローチを選ぶことで、長年悩んできた痛みが改善する可能性があります。大切なのは、自己判断で薬を飲み続けるのではなく、専門医に相談して根本原因を突き止めることです。 腰痛でお悩みの方、交通事故後の腰の違和感が続いている方、業務中に腰を痛めた方は、ぜひ一度、整形外科専門医にご相談ください。 神保町整形外科は、神保町駅から徒歩2分の好立地で、月曜から金曜の18時30分まで診療しています。お仕事帰りにも無理なく通院いただけます。整形外科専門医による診断と、国家資格を持つ理学療法士による個別リハビリメニューで、あなたの腰痛改善をサポートします。交通事故・労災にも対応しています。 どうぞお気軽にご相談ください。 ▶ 神保町整形外科 交通事故・労災の診療について詳しくはこちら著者情報
神保町整形外科 院長 板倉 剛
経歴
- 平成18年3月東海大学医学部卒業後、慶應義塾大学医学部整形外科学教室入局
- 慶應大学病院、静岡赤十字病院、慶應義塾大学月が瀬リハビリテーションセンター、台東区立台東病院、 竹川病院、石川島記念病院、古河総合病院勤務を経て平成29年4月神保町整形外科を開院
- 慶應義塾大学大学院医学研究科博士課程で脊髄再生に関する基礎研究に従事
資格
- 医学博士
- 日本整形外科学会専門医
- 日本整形外科学会認定脊椎脊髄病医
- 日本整形外科学会認定運動器リハビリテーション医
- 再生医療認定医
- 身体障害者福祉法指定医(肢体不自由)
所属学会
- 日本整形外科学会
- 日本脊椎脊髄病学会
- 日本脊髄障害医学会
- 日本再生医療学会
投稿者:
体外衝撃波治療の効果はいつから?治療回数と改善までの期間を徹底解説
2026.05.25
 「体外衝撃波治療を受けたいけど、いつ頃から効果が出るの?」
そんな疑問を抱えている方は、少なくないはずです。
慢性的な腱の痛みや運動器疾患に悩む方にとって、治療の見通しが立たないことは大きな不安です。何回通えばいいのか、どのくらいで楽になれるのか……。具体的なイメージが持てないまま治療を始めることへのためらいは、当然の感情だと思います。
この記事では、整形外科専門医の立場から、体外衝撃波治療の効果が現れるまでの期間と治療回数について、医学的根拠に基づいて丁寧に解説します。
「体外衝撃波治療を受けたいけど、いつ頃から効果が出るの?」
そんな疑問を抱えている方は、少なくないはずです。
慢性的な腱の痛みや運動器疾患に悩む方にとって、治療の見通しが立たないことは大きな不安です。何回通えばいいのか、どのくらいで楽になれるのか……。具体的なイメージが持てないまま治療を始めることへのためらいは、当然の感情だと思います。
この記事では、整形外科専門医の立場から、体外衝撃波治療の効果が現れるまでの期間と治療回数について、医学的根拠に基づいて丁寧に解説します。
体外衝撃波治療を検討している方へ
千代田区神田神保町で慢性的な痛みや体外衝撃波治療について確認したい方は、神保町整形外科へご相談ください。
「どのくらいで変化を感じるのか知りたい」という方にも向いています。
WEB予約はこちら体外衝撃波治療とは何か――基本をおさらい
まず、治療の仕組みを整理しておきましょう。 体外衝撃波治療とは、体外から圧力波(衝撃波)を患部に照射することで、痛みの緩和や組織修復を促す治療法です。もともとは腎臓結石や尿路結石を体外から砕く技術として発展しましたが、近年は整形外科領域にも応用が広がっています。 欧米では早くから普及が進み、足底腱膜炎・テニス肘・ゴルフ肘・アキレス腱炎などの慢性疼痛疾患に対して、低侵襲かつ有効な治療として位置づけられています。 治療装置には大きく2種類あります。
治療装置には大きく2種類あります。
- 集束型:エネルギーを一点に集中させ、深部の病変にも対応できるタイプ。腱付着部炎や骨折遷延治癒などに有効です。
- 拡散型(拡散型圧力波):エネルギーが広範囲に拡散するタイプ。浅い部位や広範囲の筋・腱の炎症、慢性腰痛、筋膜リリースなどに適しています。
体外衝撃波治療の効果――短期と長期の2段階で理解する
効果の現れ方には、「短期的な効果」と「長期的な効果」の2段階があります。 この違いを知っておくことで、治療経過に対する不安が大きく和らぎます。短期的な効果(即時除痛効果)
衝撃波を照射すると、痛みを感知する「自由神経終末」が変性・減少します。 これにより、神経中枢への痛みの伝達が抑制され、治療直後から痛みが和らぐ方もいらっしゃいます。痛みに関わる神経伝達物質(CGRPやSubstance-Pなど)の減少も、この即時効果に関与していると考えられています。 「治療したその日から少し楽になった」という声は、この短期的な除痛効果によるものです。長期的な効果(組織修復作用)
衝撃波の物理的刺激は、組織の深部にも働きかけます。 具体的には、eNOS・VEGF・PCNAといった成長因子の産生が促進され、血管新生と血流改善が起こります。さらに、コラーゲン産生の亢進によって腱の再生が促され、炎症を引き起こすサイトカイン(MMPやILなど)の抑制効果も確認されています。 この組織修復作用は、2〜3回の照射を繰り返すことで確認されています。数週間から数か月かけて、じわじわと痛みが改善していくのが長期的な効果の特徴です。
効果はいつから現れる?――改善までの期間の目安
これが、最も多く寄せられる質問です。 結論から言えば、「人によって異なる」というのが正直なところです。ただ、一定の目安はあります。治療直後〜数日以内
短期的な除痛効果により、治療直後から変化を感じる方もいます。 ただし、照射直後は一時的に鈍痛や筋肉痛、腫れや赤みが出ることがあります。これは一過性の反応であり、通常は時間とともに軽快します。「治療後に少し痛くなった」と感じても、焦る必要はありません。1〜3回の治療後(1〜3週間)
多くの方が、2〜3回の照射を経て効果を実感し始めます。 1回の治療で完結するケースもありますが、一般的には3〜5回を1クールとして治療を進めることが多いです。各回の間隔は1〜2週間程度が目安となります。数週間〜数か月後
組織修復作用は、照射後も継続的に進みます。 治療終了後も数週間から数か月かけて、腱の再生やコラーゲン産生が続くため、「治療が終わってから徐々に楽になってきた」という方も少なくありません。長期的な改善を目指す治療であることを、ぜひ念頭に置いてください。 治療の効果は「終わった瞬間」ではなく、「その後の数か月」にかけて積み上がっていく。 半数以上の方に効果があるとされていますが、すべての方に同じ効果が現れるわけではありません。効果の感じ方には個人差があることを、あらかじめご理解いただくことが大切です。何回受ければいい?――治療回数の考え方
治療回数は、疾患の種類・重症度・個人差によって異なります。一般的な治療クールの目安
一般的には、3〜5回を1クールとして複数クール行うことが多いです。各回の照射間隔は1〜2週間程度が標準的です。 十分な治療効果が得られた場合は、2回以下の照射で終了することも可能です。逆に、症状が重い場合や慢性化が進んでいる場合は、複数クールにわたる治療が必要になることもあります。疾患別の傾向
- 足底腱膜炎:比較的早期に効果を感じやすい疾患の一つです。
- テニス肘・ゴルフ肘:慢性化している場合は複数回の照射が必要なケースがあります。
- アキレス腱炎・アキレス腱付着部炎:腱の修復に時間がかかるため、長期的な視点が必要です。
- 石灰沈着性腱板炎:石灰の吸収を促す効果が期待されており、数回の照射で改善が見られることがあります。
- 膝蓋腱炎(ジャンパー膝):スポーツ復帰を目指す方には、リハビリと組み合わせた治療計画が重要です。
 治療の適応や回数は、診察のうえで医師が判断します。自己判断で回数を増やしたり減らしたりすることは避け、担当医と相談しながら進めることをお勧めします。
治療の適応や回数は、診察のうえで医師が判断します。自己判断で回数を増やしたり減らしたりすることは避け、担当医と相談しながら進めることをお勧めします。
個人差が生まれる理由――効果の出やすい人・出にくい人
同じ疾患でも、効果の現れ方には大きな差があります。 なぜ個人差が生まれるのでしょうか?症状の慢性化の程度
痛みが長期間続いているほど、組織の変性が進んでいる可能性があります。慢性化が進んだ状態では、組織修復に時間がかかることがあります。一方で、慢性疼痛に対してこそ体外衝撃波治療が有効とされており、「長年悩んでいた痛みが改善した」という方も多くいらっしゃいます。照射の正確性
体外衝撃波治療は、患部に正確に照射することが効果を引き出す重要な要素です。 痛みの原因となっている組織に衝撃波が正確に当たっているかどうかが、治療効果を大きく左右します。治療中に「痛みを感じる」ことは、衝撃波が患部に正確に照射されているサインでもあります。これを「バイオフィードバック」と呼び、治療者が患者さんの反応を聞き取りながら照射部位を微調整することで、効果を高めることができます。生活習慣・リハビリとの組み合わせ
体外衝撃波治療は、単独で行うよりもリハビリや運動療法と組み合わせることで、より高い効果が期待できます。治療後の過ごし方も、改善スピードに影響します。
一時的に現れることがある反応
- 鈍痛・筋肉痛
- 腫れや赤み
- 軽度の皮下出血
- 発赤
- 感覚異常などの神経障害(まれ)
治療を受けられない場合もある
体外衝撃波治療には、適応外となるケースもあります。 妊娠中の方、ペースメーカーを使用している方、照射部位に悪性腫瘍がある方、血液凝固障害のある方などは、治療を受けられない場合があります。事前の診察で医師が適応を判断しますので、ご不明な点は遠慮なくご相談ください。神保町整形外科の体外衝撃波治療――料金と通院のしやすさ
当院では、スイスEMS社製のSwiss DolorClast® SYSTEM RADIALを使用した拡散型圧力波治療を提供しています。 世界的に使用実績のある装置を用い、医師の診察のもと、一人ひとりの症状に合わせた治療を行っています。料金について
当院では、全例自費診療となります。- 初回お試し:1,500円
- 通常:3,000円

通院のしやすさ
当院は神保町駅から徒歩2分の立地です。 お仕事帰りのビジネスマンの方も、無理なく通院していただける環境を整えています。「仕事が忙しくてなかなか通院できない」という方にとっても、アクセスのよさは大きなメリットです。まとめ――体外衝撃波治療の効果と期間を正しく理解しよう
体外衝撃波治療の効果は、大きく2段階で現れます。 治療直後から感じられる「即時除痛効果」と、数週間〜数か月かけて進む「組織修復効果」です。一般的には3〜5回を1クールとして治療を進め、効果の現れ方には個人差があります。 重要なのは、「すぐに効果が出なくても焦らないこと」です。 体外衝撃波治療は、慢性的な痛みに悩む方に対して、注射や手術の前段階の選択肢として注目されている低侵襲な治療法です。重篤な副作用の報告も非常に少なく、安全性の面でも安心して受けていただける治療です。 慢性的な腱の痛みや運動器疾患でお悩みの方は、ぜひ一度ご相談ください。 あなたの痛みに、適切なアプローチを一緒に考えます。 ▼ 体外衝撃波治療について詳しく知りたい方はこちら 【神保町整形外科 体外衝撃波治療(拡散型圧力波治療)】詳細はこちら 初回お試し1,500円・神保町駅徒歩2分・お仕事帰りにも通いやすい整形外科です。著者情報
神保町整形外科 院長 板倉 剛
経歴
- 平成18年3月東海大学医学部卒業後、慶應義塾大学医学部整形外科学教室入局
- 慶應大学病院、静岡赤十字病院、慶應義塾大学月が瀬リハビリテーションセンター、台東区立台東病院、 竹川病院、石川島記念病院、古河総合病院勤務を経て平成29年4月神保町整形外科を開院
- 慶應義塾大学大学院医学研究科博士課程で脊髄再生に関する基礎研究に従事
資格
- 医学博士
- 日本整形外科学会専門医
- 日本整形外科学会認定脊椎脊髄病医
- 日本整形外科学会認定運動器リハビリテーション医
- 再生医療認定医
- 身体障害者福祉法指定医(肢体不自由)
所属学会
- 日本整形外科学会
- 日本脊椎脊髄病学会
- 日本脊髄障害医学会
- 日本再生医療学会
投稿者:
拡散型体外衝撃波とは?従来治療との違いと適応症例をわかりやすく解説
2026.05.25
 「もう何ヶ月も痛みが続いている…」
そう感じながら、毎日を過ごしている方は少なくありません。
湿布や内服薬を試しても改善しない。注射は怖い。手術はもっと怖い。そんな方に知っていただきたい治療の選択肢が、拡散型体外衝撃波(拡散型圧力波治療)です。
この記事では、整形外科専門医の立場から、拡散型体外衝撃波の基本原理・従来治療との違い・適応症例まで、できるだけわかりやすくお伝えします。
慢性的な痛みで悩まれている方に、ぜひ最後まで読んでいただきたい内容です。
「もう何ヶ月も痛みが続いている…」
そう感じながら、毎日を過ごしている方は少なくありません。
湿布や内服薬を試しても改善しない。注射は怖い。手術はもっと怖い。そんな方に知っていただきたい治療の選択肢が、拡散型体外衝撃波(拡散型圧力波治療)です。
この記事では、整形外科専門医の立場から、拡散型体外衝撃波の基本原理・従来治療との違い・適応症例まで、できるだけわかりやすくお伝えします。
慢性的な痛みで悩まれている方に、ぜひ最後まで読んでいただきたい内容です。
慢性的な痛みが続いている方へ
千代田区神田神保町で拡散型体外衝撃波について確認したい方は、神保町整形外科へご相談ください。
スポーツ障害や肩・肘・かかとの痛みが気になる方にも向いています。
WEB予約はこちら拡散型体外衝撃波とは?基本原理をわかりやすく解説
まず、基本から整理しましょう。 「体外衝撃波」とは、体の外から音波に近い圧力波を患部に照射する治療技術のことです。もともとは1980年代に腎臓結石を砕くために開発された技術で、その後、整形外科領域の疼痛治療へと応用が広がりました。 その中でも「拡散型」は、エネルギーを一点に集中させるのではなく、広い範囲に分散させて照射する方式です。 圧力波が組織に届くと、細胞レベルでさまざまな生体反応が引き起こされます。
具体的には、痛みを伝える神経終末(自由神経終末)の減少、痛みに関わる神経伝達物質(CGRPやSubstance-Pなど)の抑制、さらには血管新生やコラーゲン産生を促す成長因子の産生促進といった効果が報告されています。
つまり、単に「痛みを一時的に抑える」だけでなく、組織の修復を促す可能性がある点が、この治療の大きな特徴です。
欧米では特にスポーツ選手を中心に、低侵襲で安全かつ有効な治療法として普及が進んでいます。国際整形外科体外衝撃波学会(ISMST)においても、適応疾患として認められている治療法の一つです。
圧力波が組織に届くと、細胞レベルでさまざまな生体反応が引き起こされます。
具体的には、痛みを伝える神経終末(自由神経終末)の減少、痛みに関わる神経伝達物質(CGRPやSubstance-Pなど)の抑制、さらには血管新生やコラーゲン産生を促す成長因子の産生促進といった効果が報告されています。
つまり、単に「痛みを一時的に抑える」だけでなく、組織の修復を促す可能性がある点が、この治療の大きな特徴です。
欧米では特にスポーツ選手を中心に、低侵襲で安全かつ有効な治療法として普及が進んでいます。国際整形外科体外衝撃波学会(ISMST)においても、適応疾患として認められている治療法の一つです。
集束型と拡散型の違い…何がどう異なるのか
体外衝撃波には大きく2種類あります。 整形外科領域で使用される体外衝撃波治療器には「集束型」と「拡散型」があり、それぞれ異なる特徴を持っています。この違いを理解することが、治療選択の第一歩です。集束型体外衝撃波の特徴
集束型は、エネルギーを特定の一点に集中させる方式です。 ピンポイントで患部に高エネルギーを照射できるため、腱付着部症・疲労骨折・石灰沈着物質の治療などに向いています。難治性足底腱膜炎(保存療法を6ヶ月以上継続しても改善しないもの)については、集束型が保険適用となっています。拡散型体外衝撃波の特徴
一方、拡散型は広い範囲にエネルギーを照射します。 患部が浅い・あるいは広範囲にわたる場合に適しており、腱付着部炎・筋タイトネスの改善・肉離れ後の瘢痕組織・幅広いエリアの治療などに向いています。 当院・神保町整形外科では、スイスEMS社製のSwiss DolorClast® SYSTEM RADIAL(販売名:SWISS DOLORCLASTシステム ラディアル)を使用しています。世界的にも使用実績のある拡散型圧力波治療装置の一つで、医療機関向けに設計された装置です。
どちらの方式が適しているかは、症状の種類・部位・経過によって異なります。診察のうえで医師が判断しますので、まずはご相談ください。
当院・神保町整形外科では、スイスEMS社製のSwiss DolorClast® SYSTEM RADIAL(販売名:SWISS DOLORCLASTシステム ラディアル)を使用しています。世界的にも使用実績のある拡散型圧力波治療装置の一つで、医療機関向けに設計された装置です。
どちらの方式が適しているかは、症状の種類・部位・経過によって異なります。診察のうえで医師が判断しますので、まずはご相談ください。
従来治療との違い…注射・手術・リハビリとの比較
慢性的な運動器疾患に対して、これまで行われてきた治療にはいくつかの選択肢があります。 それぞれの特徴と、拡散型体外衝撃波との違いを整理しておきましょう。保存療法(湿布・内服・リハビリ)との違い
湿布や消炎鎮痛薬は、炎症を抑えて痛みを和らげる効果があります。 ただし、慢性化した腱炎や付着部炎では、炎症が主体ではなく「変性」が主体になっているケースが少なくありません。そのような状態では、消炎鎮痛薬だけでは根本的な改善が難しいことがあります。 拡散型体外衝撃波は、組織修復を促す生体反応を引き出す可能性があるとされており、保存療法で改善しない慢性期の症例に対して、次のステップとして検討される治療です。ステロイド注射との違い
ステロイド注射は即効性があり、強力な抗炎症効果を持ちます。 しかし、繰り返し使用すると腱の変性や萎縮を招くリスクがあることも知られています。また、注射そのものへの心理的ハードルを感じる方も多いです。 拡散型体外衝撃波は皮膚を切開せず体外から照射する非侵襲的な治療法であり、注射や手術といった選択肢の前段階として注目されることがあります。治療中に軽度の痛みや不快感を生じる方もいますが、注射や外科的治療に比べると比較的軽度とされています。手術との違い
手術は根本的な解決が期待できる反面、入院・麻酔・回復期間が必要です。 拡散型体外衝撃波は短期的な通院による施術が可能で、日常生活への影響が少ない点が特徴です。手術を検討する前の段階で、まず試してみる価値のある選択肢といえます。
適応症例…どんな疾患に使えるのか
拡散型体外衝撃波が対象となることが多い症例を、具体的にご紹介します。 ただし、治療の適応や効果は症状や体質により異なります。必ず医師の診察のうえで判断します。上肢・肩まわりの疾患
- 上腕骨外側上顆炎(テニス肘)…肘の外側に痛みが出る疾患。テニスプレーヤーだけでなく、パソコン作業が多いビジネスマンにも多く見られます。
- 上腕骨内側上顆炎(ゴルフ肘)…肘の内側に痛みが出る疾患。ゴルフ以外にも、重い荷物を持つ職業の方に多いです。
- 石灰沈着性腱板炎…肩の腱板にカルシウムが沈着し、激しい痛みを引き起こします。
- 肩インピンジメント症候群…腕を上げるときに肩の組織が挟まれて痛みが出る状態です。
膝・下肢の疾患
- 膝蓋腱炎(ジャンパー膝)…バレーボールやバスケットボールなど跳躍動作の多いスポーツ選手に多い疾患です。
- オスグッド・シュラッター病…成長期の子どもに多く、膝下の骨が出っ張って痛む状態です。
- 脛骨過労性骨膜炎(シンスプリント)…走り込みの多いアスリートに多い、すねの痛みです。
足・アキレス腱の疾患
- アキレス腱炎・アキレス腱付着部炎…ランナーや球技系スポーツ選手に多い慢性的な腱の痛みです。
- 足底腱膜炎…朝起きて最初の一歩が痛い、という症状が典型的です。長時間立ち仕事の方にも多く見られます。
その他
- 大転子疼痛症候群…股関節の外側に痛みが出る疾患です。
- 筋コンディショニング目的…スポーツ選手のコンディション維持・向上を目的とした使用も広がっています。
 これらの疾患に共通するのは、「慢性化した運動器の痛み」という点です。
急性期の炎症が強い時期よりも、慢性期に移行した後の段階で、より効果的に活用できる治療法です。
これらの疾患に共通するのは、「慢性化した運動器の痛み」という点です。
急性期の炎症が強い時期よりも、慢性期に移行した後の段階で、より効果的に活用できる治療法です。
治療効果と安全性について…正直にお伝えします
効果が気になる方は多いと思います。 治療直後から変化を感じる方もいれば、数週間から数か月かけて徐々に改善が見られるケースもあります。平均的な治療効果は60〜80%と報告されており、半数以上の方に何らかの改善が見られるとされています。 ただし、すべての方に効果が見られるわけではありません。 効果の現れ方には個人差があります。これは正直にお伝えしなければならない事実です。 「痛みを抱えたまま過ごす毎日を変えたい」という気持ちに応えるために、まず一歩踏み出すことが大切です。副作用・安全性について
欧米をはじめとした導入実績の中では、重篤な副作用の報告は非常に少ないとされています。 一時的に以下のような症状がみられることがあります。- 鈍痛・筋肉痛
- 腫れや赤み
- 軽度の皮下出血
神保町整形外科での治療について…費用・アクセスも含めて
当院では、拡散型圧力波治療(体外衝撃波治療)を自費診療で提供しています。 他院では拡散型体外衝撃波の治療費が1回あたり15,000円程度かかる施設もある中、当院では以下の料金設定としています。- 初回お試し:1,500円
- 通常:3,000円
使用機器について
当院ではスイスEMS社製のSwiss DolorClast® SYSTEM RADIAL(販売名:SWISS DOLORCLASTシステム ラディアル)を使用しています。 世界的にも使用実績のある拡散型圧力波治療装置の一つで、医療機関向けに設計された装置です。信頼性の高い機器を使用することで、安心して治療を受けていただける環境を整えています。アクセスについて
当院は神保町駅から徒歩2分の立地にあります。 千代田区神田神保町1-29 すずらんビル2Fに位置しており、お仕事帰りのビジネスマンの方も無理なく通院していただける環境です。 「仕事が忙しくて通院できない」という方でも、帰り道に立ち寄れる距離感です。
まとめ…慢性的な痛みに悩む方へ
拡散型体外衝撃波は、皮膚を切らない非侵襲的な治療法です。 テニス肘・ジャンパー膝・足底腱膜炎・アキレス腱炎など、慢性化した運動器疾患に幅広く対応できる点が大きな特徴です。注射や手術の前段階として、まず試してみる価値のある選択肢といえます。 治療効果には個人差がありますが、欧米での豊富な導入実績と、重篤な副作用が非常に少ないという安全性の高さは、多くの患者さんに安心していただける根拠となっています。 「長年の痛みを何とかしたい」「でも手術や注射は怖い」という方、ぜひ一度ご相談ください。 当院では医師が診察のうえで適応を判断し、一人ひとりに合った治療方針をご提案します。 初回お試し1,500円から受けていただけますので、まずは気軽に足を運んでみてください。 神保町駅から徒歩2分。お仕事帰りにもお立ち寄りいただけます。 慢性的な痛みで悩まれている方、痛みの治療で迷われている方は、ぜひ下記よりご確認ください。 ▶ 神保町整形外科 体外衝撃波治療の詳細はこちら著者情報
神保町整形外科 院長 板倉 剛
経歴
- 平成18年3月東海大学医学部卒業後、慶應義塾大学医学部整形外科学教室入局
- 慶應大学病院、静岡赤十字病院、慶應義塾大学月が瀬リハビリテーションセンター、台東区立台東病院、 竹川病院、石川島記念病院、古河総合病院勤務を経て平成29年4月神保町整形外科を開院
- 慶應義塾大学大学院医学研究科博士課程で脊髄再生に関する基礎研究に従事
資格
- 医学博士
- 日本整形外科学会専門医
- 日本整形外科学会認定脊椎脊髄病医
- 日本整形外科学会認定運動器リハビリテーション医
- 再生医療認定医
- 身体障害者福祉法指定医(肢体不自由)
所属学会
- 日本整形外科学会
- 日本脊椎脊髄病学会
- 日本脊髄障害医学会
- 日本再生医療学会
投稿者:
交通事故後に通院しないとどうなる?見落とされやすい6つのリスクと対処法
2026.05.25
 交通事故に遭った直後、「たいしたことはないだろう」と思って病院に行かなかった経験はありませんか?
実は、その判断が後々に大きな代償を生むことがあります。
通院しないまま時間が経過すると、慰謝料の大幅な減額、後遺障害の認定困難、さらには治療費の自己負担という深刻な問題が重なって降りかかってくる可能性があります。整形外科専門医として多くの交通事故患者を診てきた経験から、通院を怠ることのリスクは想像以上に大きいと感じています。
この記事では、交通事故後に通院しない場合に生じる6つのリスクと、それぞれへの具体的な対処法を詳しく解説します。
交通事故に遭った直後、「たいしたことはないだろう」と思って病院に行かなかった経験はありませんか?
実は、その判断が後々に大きな代償を生むことがあります。
通院しないまま時間が経過すると、慰謝料の大幅な減額、後遺障害の認定困難、さらには治療費の自己負担という深刻な問題が重なって降りかかってくる可能性があります。整形外科専門医として多くの交通事故患者を診てきた経験から、通院を怠ることのリスクは想像以上に大きいと感じています。
この記事では、交通事故後に通院しない場合に生じる6つのリスクと、それぞれへの具体的な対処法を詳しく解説します。
交通事故後に通院しないと起こる6つのリスク
通院を怠ることで生じるリスクは、医療面だけではありません。 法的・経済的な側面でも深刻な影響が及びます。特に、事故から時間が経てば経つほど、リスクは複合的に絡み合い、解決が難しくなっていきます。以下の6つのリスクを、一つひとつ丁寧に確認してください。
リスク①|慰謝料が大幅に減額される
通院しないと、慰謝料の計算に直接影響します。 交通事故の「入通院慰謝料」は、入通院期間や実際に通院した日数をもとに算定されます。通院日数がゼロであれば、慰謝料もほぼゼロに近くなります。 慰謝料の算定基準には、**自賠責保険基準**・**任意保険基準**・**弁護士基準(裁判基準)**の3種類があります。 自賠責保険基準では、慰謝料は以下の計算式で算出されます。 慰謝料 = 日額4,300円 × 対象日数 対象日数は「治療期間」と「実通院日数×2」のうち短いほうが採用されます。つまり、通院回数が少ないほど対象日数が減り、受け取れる慰謝料も少なくなります。 たとえば、週2回(月8回)を6か月通院した場合、実通院日数は48日、対象日数は96日となり、慰謝料は4,300円×96日=約41万円となります。これが通院ゼロであれば、当然ながら慰謝料はゼロです。リスク②|後遺障害の認定が困難になる
通院記録がなければ、後遺障害の認定はほぼ不可能です。 後遺障害等級の認定には、治療を継続してきた医療記録が不可欠です。実通院日数が少なかったり、通院期間が短かったりすると、局部の神経症状としての後遺障害が認定されにくい傾向があります。 後遺障害が認定されれば、等級に応じた「後遺障害慰謝料」と「逸失利益」を請求できます。しかし通院していなければ、その権利を失うことになります。 むち打ち症や手足のしびれなど、画像で確認しにくい症状ほど、通院記録が唯一の証拠となります。リスク③|事故との因果関係が証明できなくなる
時間が経つほど、因果関係の証明は難しくなります。 受傷後しばらく経過してから受診した場合、「その症状が本当に交通事故によるものなのか」を証明・判別しにくくなります。相手方の保険会社は「事故とは無関係の既往症ではないか」と主張してくる可能性があります。 整形外科専門医として診察の現場で感じるのは、早期に受診した患者さんほど、症状と事故の関係を明確に記録できるということです。事故直後に受診し、「いつから・どこが・どのように痛むか」を詳細に医師に伝えることが、後の交渉において非常に重要な意味を持ちます。リスク④|二次障害が発生するリスクがある
放置は、症状の悪化を招きます。 交通事故で受ける外傷は、瞬間的に受ける衝撃が大きく、予期しないタイミングで身構える間もなく受傷するため、一般的な怪我とは症状の出方が異なります。事故直後は身体が興奮状態になりアドレナリンが分泌されるため、痛みを感じにくい傾向があります。 目立った怪我がなくても、数日後から痛みやしびれが急に現れたり、徐々に悪化することがあります。そのまま放置すると、二次障害が併発する恐れもあります。 「少し様子を見てから…」という判断が、取り返しのつかない身体的ダメージにつながることがあります。
リスク⑤|治療費を自己負担しなければならなくなる
通院しないことで、後から発生した治療費が認められないケースがあります。 事故後すぐに通院を開始していれば、相手方の保険会社が治療費を負担するのが原則です。しかし、通院の空白期間が長くなると、「その期間は症状がなかったのでは」と判断され、後から発生した治療費が認められない可能性があります。 また、治療費の打ち切りを保険会社から通告された場合でも、医師が治療の継続が必要と判断しているのであれば、自費で通院を続けて記録を残すことが重要です。後遺障害認定の審査においても、治療費打ち切り後の自費通院の記録が評価されることがあります。リスク⑥|示談交渉で著しく不利になる
通院記録のない被害者は、交渉の場で圧倒的に弱い立場に置かれます。 示談交渉では、通院期間・通院日数・医師の診断書が交渉の根拠となります。これらがなければ、相手方の保険会社の提示額をそのまま受け入れるしかない状況になりかねません。 適切な賠償金を受け取るためには、医師の指示に従い、ケガの症状に応じた期間と頻度で治療を受けることが重要です。適切な通院頻度と期間の目安
では、どのくらいの頻度で、いつまで通院すればよいのでしょうか? これは症状の程度や回復状況によって異なりますが、一般的な目安を知っておくことは大切です。
通院はいつまで続けるべきか
通院は、医師から「完治」または「症状固定」を告げられるまで続けることが基本です。 **完治**とは、ケガが回復して事故前と同じ状態に戻った状態です。**症状固定**とは、治療を続けても症状が変わらない状態を指します。どちらかの状態になったと医師が判断した時点で、通院を終了しても問題はありません。 自己判断で「もう痛くないから大丈夫」と通院をやめてしまうのは危険です。むち打ち症などは症状が波のように変動することがあり、一時的に楽になっても再び悪化するケースがあります。通院頻度の目安
通院頻度は、症状の重さや治療の段階によって異なります。 急性期(事故直後〜1か月程度)は、週に2〜3回程度の通院が一般的です。症状が落ち着いてきたら、週1〜2回程度に調整していくのが通常の流れです。 注意したいのは、不必要に通院回数を増やすことも問題になる点です。治療の必要性がないのに通院回数を増やすと、相手方から治療の必要性を争われ、結果的に自己負担となることもあります。一方で、通院が極端に少ない場合は慰謝料が大幅に減額されるリスクがあります。 医師の指示に従い、必要な治療を適切な頻度で受けることが最も重要です。治療費打ち切り後の対応
保険会社から治療費の打ち切りを通告されても、すぐに諦める必要はありません。 医師がまだ治療の継続が必要と判断しているのであれば、自費で通院を続けることを検討してください。その費用は、後の示談交渉や訴訟で請求できる可能性があります。また、弁護士に相談することで、保険会社との交渉を有利に進められることもあります。事故直後に必ずやるべき3つのこと
後悔しないために、事故直後の行動が重要です。 「あのとき病院に行っておけばよかった」という声を、診察室で何度も聞いてきました。事故後の初動を正しく行うことが、その後の治療・補償のすべてに影響します。①症状がなくても整形外科を受診する
事故直後に症状がない場合でも、必ず整形外科を受診してください。 アドレナリンの影響で痛みを感じにくい状態が続くことがあります。数日後から症状が現れることも珍しくありません。「大丈夫そうだから」という理由で受診しないと、後から症状が出たときに事故との因果関係を証明しにくくなります。 「事故前より肩や背中が凝るようになった」「吐き気やめまいがする」「しばらくしてから首が痛みはじめた」など、少しでも違和感があればすぐに受診することをお勧めします。②症状を詳しく医師に伝える
「いつから・どこが・どのように痛むか」を具体的に伝えることが大切です。 交通事故の症状は非典型的なものもあり、画像所見のみでは説明困難なものも多々あります。医師に詳細な情報を伝えることで、より正確な診断と記録が残ります。この記録が、後の後遺障害認定や示談交渉において重要な証拠となります。③通院記録を継続的に残す
通院のたびに、症状の変化を医師に報告してください。 「先週より少し楽になった」「天気が悪い日は痛みが強くなる」といった細かい変化も、診療記録に残してもらうことが重要です。継続的な記録が、症状の実態を客観的に示す証拠となります。
交通事故後の通院先の選び方
どこに通院するかも、非常に重要な選択です。 整形外科専門医による診断を受けることが、最も適切な対応です。整形外科は、骨・筋肉・神経などの運動器系の専門診療科であり、交通事故による外傷の診断と治療に最も適しています。整形外科を選ぶべき理由
交通事故による怪我は、整形外科で診てもらうことが基本です。 むち打ち症・手足のしびれ・膝の痛み・腰痛・背中の痛みなど、交通事故に多い症状はすべて整形外科の専門領域です。専門医による正確な診断と、国家資格を持つ理学療法士によるリハビリテーションを組み合わせることで、身体機能の回復を効果的に図ることができます。通院しやすい環境を選ぶことも大切
継続して通院できる環境かどうかも、選択の重要なポイントです。 仕事をしながら通院する場合、診療時間や立地が通院継続のカギを握ります。「仕事が忙しくて通院できなかった」という理由で通院が途切れると、慰謝料の減額につながる可能性があります。 神保町整形外科では、神保町駅から徒歩2分という好立地で、月曜から金曜の18時30分まで診療を行っています。お仕事帰りのビジネスマンの方も無理なく通院していただける環境を整えています。
労災保険が使えるケースも確認を
通勤中の事故は、労災保険が適用される可能性があります。 「通勤中に起きた災害」によって負傷した場合、労災保険の対象となります。自宅と職場間の往復だけでなく、ある職場から他の職場への移動も含まれます。また、移動中のコンビニでの買い物や商業施設のトイレ利用などの寄り道も、通勤に含まれる場合があります。 通勤の帰りに行う日用品購入、業務能力向上のための通学、医療機関への通院も、厚生労働省の基準では通勤に含まれるとされています。ただし、通常の経路から大きく外れている場合や、本来の通勤や業務との関連性が薄い行為の場合は適用されませんので、詳細は専門家にご確認ください。よくある疑問と回答
交通事故後の通院について、患者さんからよく聞かれる疑問にお答えします。Q. 事故から数日後に症状が出た場合でも通院できますか?
はい、受診できます。ただし、早いほど良いです。 事故直後は痛みを感じにくく、数日後から症状が現れることは珍しくありません。ただし、時間が経てば経つほど事故との因果関係を証明しにくくなります。症状が出た時点で、できるだけ早く整形外科を受診することをお勧めします。受診の際は、「事故の日時・場所・状況」と「症状が出始めた時期と内容」を詳しく医師に伝えてください。Q. 整骨院だけに通院していても大丈夫ですか?
整形外科への通院が基本です。 後遺障害の認定や慰謝料の算定において、医師(整形外科専門医)による診断書と治療記録が必要です。整骨院(柔道整復師)は医師ではないため、診断書の作成ができません。整骨院でのリハビリを行う場合も、整形外科への定期的な通院を並行して続けることが重要です。Q. 保険会社から「そろそろ治療を終わりにしては」と言われました。どうすればよいですか?
保険会社の言葉に惑わされないでください。 治療を終了するかどうかは、医師が判断することです。保険会社の担当者は医師ではありません。まだ症状が残っているのであれば、主治医に相談し、治療継続の必要性を確認してください。必要であれば弁護士に相談することも選択肢の一つです。まとめ|交通事故後は早期受診・継続通院が最善の選択
交通事故後に通院しないことのリスクは、想像以上に大きいです。 慰謝料の減額、後遺障害認定の困難、事故との因果関係の証明不能、二次障害の発生、治療費の自己負担、示談交渉での不利……これらのリスクはすべて、早期受診と継続通院によって大幅に軽減できます。 「症状がないから大丈夫」ではなく、「症状がないからこそ、早めに記録を残す」という発想が、交通事故後の正しい対応です。 事故直後は身体が興奮状態にあり、痛みを感じにくいことを忘れないでください。数日後から症状が現れることも多く、放置すれば二次障害のリスクもあります。 少しでも身体に違和感を感じたら、迷わず整形外科を受診してください。 神保町整形外科では、交通事故によるむち打ち・怪我・リハビリでお悩みの方への対応に力を入れています。整形外科専門医による診断と最適な治療、国家資格を持つ理学療法士による症状に合わせたリハビリメニューの作成を通じて、身体機能の改善を図ります。神保町駅から徒歩2分、月曜から金曜の18時30分まで診療しておりますので、お仕事帰りにもご利用いただけます。また、労災保険指定医療機関として、通勤中の事故による労災保険治療にも対応しています。 交通事故後の通院について不安なことがあれば、どうぞお気軽にご相談ください。 ▶ 神保町整形外科の交通事故・労災対応について詳しくはこちら著者情報
神保町整形外科 院長 板倉 剛
経歴
- 平成18年3月東海大学医学部卒業後、慶應義塾大学医学部整形外科学教室入局
- 慶應大学病院、静岡赤十字病院、慶應義塾大学月が瀬リハビリテーションセンター、台東区立台東病院、 竹川病院、石川島記念病院、古河総合病院勤務を経て平成29年4月神保町整形外科を開院
- 慶應義塾大学大学院医学研究科博士課程で脊髄再生に関する基礎研究に従事
資格
- 医学博士
- 日本整形外科学会専門医
- 日本整形外科学会認定脊椎脊髄病医
- 日本整形外科学会認定運動器リハビリテーション医
- 再生医療認定医
- 身体障害者福祉法指定医(肢体不自由)
所属学会
- 日本整形外科学会
- 日本脊椎脊髄病学会
- 日本脊髄障害医学会
- 日本再生医療学会
投稿者:
労災が使えないケースとは?整形外科受診前に知っておくべき判断基準の基本から応用まで
2026.05.25
 「これって労災になるの?」
仕事中にケガをしたとき、あるいは通勤途中に転倒したとき、多くの方が最初に感じる疑問です。労災保険は、働くすべての人を守るための重要な制度です。しかし、すべての状況で使えるわけではありません。
整形外科の現場では、「労災だと思って来院したが、実は適用外だった」というケースも少なくありません。受診前に正しい知識を持っておくことで、手続きの混乱を防ぎ、適切な治療をスムーズに受けることができます。
この記事では、労災保険が使えるケース・使えないケースを整理し、整形外科受診前に知っておくべき判断基準をわかりやすく解説します。
「これって労災になるの?」
仕事中にケガをしたとき、あるいは通勤途中に転倒したとき、多くの方が最初に感じる疑問です。労災保険は、働くすべての人を守るための重要な制度です。しかし、すべての状況で使えるわけではありません。
整形外科の現場では、「労災だと思って来院したが、実は適用外だった」というケースも少なくありません。受診前に正しい知識を持っておくことで、手続きの混乱を防ぎ、適切な治療をスムーズに受けることができます。
この記事では、労災保険が使えるケース・使えないケースを整理し、整形外科受診前に知っておくべき判断基準をわかりやすく解説します。
労災になるか判断に迷っている方へ
千代田区神田神保町で仕事中のケガや通勤中の痛みについて確認したい方は、神保町整形外科へご相談ください。
「保険の扱いがわからない」という方にも向いています。
神保町整形外科に相談する労災保険とは何か〜制度の基本を整理する
まず、制度の基本から確認しましょう。 「労災」とは労働災害のことで、正式には「労働者災害補償保険」といいます。業務中または通勤中に発生した災害によって、労働者が負傷・疾病・障害・死亡した場合に、被災した労働者本人またはその遺族に給付金を支給する制度です。 労災保険の対象となる災害は、大きく2種類に分かれます。
労災保険の対象となる災害は、大きく2種類に分かれます。
- 業務災害:労働者が業務中に、その業務を原因として発生した災害
- 通勤災害:自宅と職場間の移動中に発生した災害
労災が使えるケース〜業務災害の判断基準
業務災害として認められるためには、「業務遂行性」と「業務起因性」の2つの要件を満たす必要があります。業務遂行性とは
労働者が使用者の支配・管理下にある状態で発生した災害であること、という要件です。 たとえば、就業時間中に工場内で機械に挟まれてケガをした場合、これは明確に業務遂行性があります。また、上司の指示で社外に出て作業中にケガをした場合も同様です。業務起因性とは
業務が原因となって災害が発生したこと、という要件です。 骨折・捻挫・打撲などの外傷はもちろん、ぎっくり腰も業務上の動作が原因であれば労災保険を使って治療することが可能です。整形外科でよく見られる症状の多くが、この業務起因性の要件を満たす可能性があります。
業務災害として認められやすい具体例
- 就業時間中に転倒して骨折した
- 重い荷物を持ち上げた際にぎっくり腰になった
- 機械操作中に手を挟んで捻挫・骨折した
- 高所作業中に落下してケガをした
- 業務中に同僚と接触して打撲した
労災が使えるケース〜通勤災害の判断基準
通勤災害の範囲は、意外と広く定められています。通勤の定義と認められる範囲
通勤とは、就業に関し、住居と就業の場所との間を合理的な経路・方法で往復することをいいます。 具体的には以下の移動が含まれます。- 自宅と職場間の往復
- ある職場から他の職場への移動(複数の勤務先がある場合)
「ちょっとした寄り道」も通勤に含まれる場合がある
通勤途中のコンビニでの買い物や、商業施設のトイレ利用など、ちょっとした寄り道も通勤に含まれます。 厚生労働省では、以下の行為を通勤の帰り道に行う場合も通勤として認めています。- 日用品の購入
- 業務能力向上のための通学
- 選挙関係の行為
- 医療機関への通院
 たとえば、仕事帰りにドラッグストアで日用品を買い、その帰り道で転倒してケガをした場合、通勤災害として認められる可能性があります。
たとえば、仕事帰りにドラッグストアで日用品を買い、その帰り道で転倒してケガをした場合、通勤災害として認められる可能性があります。
労災が使えないケース〜整形外科受診前に確認すること
ここが最も重要なポイントです。 労災保険が適用されないケースを事前に把握しておくことで、受診時の混乱や手続きのやり直しを防ぐことができます。通常の経路から大きく外れた移動中のケガ
通勤途中であっても、通常の経路から大きく外れている場合は労災保険が適用されません。 たとえば、職場とは全く逆方向に長時間移動して友人宅に立ち寄り、その帰り道でケガをした場合などは、通勤との関連性が薄いと判断される可能性があります。業務との関連性が薄い行為中のケガ
本来の通勤や業務との関連性が薄い行為の場合も、労災保険は適用されません。 就業時間中であっても、完全に私的な行為(業務と無関係な私用外出中のケガなど)は対象外となります。故意による自傷行為
故意に自分を傷つけた場合は、労災保険の対象外です。業務中であっても、故意性が認められる場合は給付を受けることができません。業務との因果関係が認められない疾病
腰痛・肩こり・頭痛などの慢性的な症状は、業務との因果関係の証明が難しい場合があります。 「長年デスクワークをしていたら腰が痛くなった」というケースでは、業務起因性の立証が困難なことも多いです。ただし、特定の業務動作が直接の原因と証明できる場合は認定されることもあります。労災保険未加入の事業所でのケガ
労災保険は、原則としてすべての事業所が加入義務を負っています。しかし、一部の事業所では未加入のケースもあります。この場合でも、労働基準監督署に相談することで対応できる場合があります。
よくある「グレーゾーン」ケースの考え方
現場では、「これは労災になるの?」と判断に迷うケースが多くあります。昼休みのケガ
昼休みは、原則として労働者が自由に使える時間です。そのため、昼休み中の行動は使用者の支配下にないとされ、業務遂行性が認められないことが多いです。ただし、事業場施設の欠陥が原因でケガをした場合などは例外的に認められることもあります。社員旅行・懇親会でのケガ
会社主催の行事への参加が「強制参加」に近い状況であれば、業務遂行性が認められる可能性があります。一方、任意参加の懇親会でのケガは、業務との関連性が薄いと判断されることが多いです。テレワーク中のケガ
近年増加しているテレワーク中のケガについては、就業時間中に業務に起因するケガであれば労災と認められる可能性があります。ただし、就業時間中であっても、業務と無関係な行為(家事など)中のケガは対象外となります。 判断に迷う場合は、労働基準監督署や社会保険労務士に相談することをお勧めします。整形外科受診時の手続き〜スムーズに進めるために
労災だと判断したら、受診時に正しい手続きを踏むことが大切です。受診前に必ず確認すること
受診する医療機関が「労災保険指定医療機関」であるかどうかを事前に確認してください。 労災保険指定医療機関であれば、自己負担なしで治療を受けることができます。指定外の医療機関では、一旦自費で支払い、後日申請するという手続きが必要になる場合があります。受付での申告
受診時には、必ず受付窓口で「労災保険を使用したい」旨を明確に伝えてください。 重要な注意点があります。労災保険扱いであるにもかかわらず、健康保険証を使用して受診してしまうと、後日社会保険事務所または健康保険組合に取り消しの申請をし、改めて労災へ切り替えるという煩雑な手続きが必要になります。必要書類について
初回受診時には、以下の書類が必要です。- 業務災害の場合:様式第5号(療養補償給付たる療養の給付請求書)
- 通勤災害の場合:様式第16号の3(療養給付たる療養の給付請求書)
交通事故と労災〜両方が絡む場合の考え方
通勤中に交通事故に遭った場合、労災保険と自賠責保険の両方が関係してきます。 この場合、原則として労災保険と自賠責保険(または任意保険)の両方を使うことができますが、二重取りは認められません。どちらを先に使うかについては、状況に応じて判断が必要です。交通事故特有の注意点
交通事故で受ける外傷は、瞬間的に受ける衝撃が大きく、かつ予期しないタイミングで受傷するため、一般的なケガとは症状の出方が異なる場合があります。 事故直後は身体が興奮状態になりアドレナリンが出て、痛みを感じにくい傾向があります。目立った外傷がなくても、数日経過してから痛みやしびれなどの症状が急に現れたり、徐々に悪化傾向になることがあります。 そのまま放っておくと、二次障害が併発する恐れもあります。 「事故前より肩や背中などが凝るようになった」「吐き気、めまい、頭痛がする」「しばらくしてから首が痛みはじめた」など、少しでも体に違和感を感じたら、早めに整形外科を受診することが大切です。早期受診が重要な理由
受傷後しばらく経過してからの受診の場合、事故との因果関係を証明または判別しにくくなることがあります。 早期に受診することで、事故との因果関係を証明しやすくなります。これは、労災申請においても、交通事故の損害賠償においても、非常に重要なポイントです。
神保町整形外科での労災・交通事故対応
神保町整形外科は、労災保険指定医療機関の指定を受けています。 労災保険法(労働者災害補償保険法)に基づいた労災保険治療に対応しており、業務中および通勤中の災害、どちらにも対応しています。対応できる症状の幅広さ
骨折・捻挫・打撲などの外傷から、ぎっくり腰まで、幅広い労災治療が可能です。 交通事故については、むち打ち症・手先や足先のしびれ・膝の痛み・頭痛・背中の痛み・吐き気・腰の痛みなど、多様な症状に対応しています。交通事故の症状は非典型的なものもあり、画像所見のみでは説明困難なものも多くありますが、専門医が丁寧に診察します。整形外科専門医による診断
整形外科専門医による診断と最適な治療を提供しています。また、国家資格を持つ理学療法士が症状に合わせたリハビリメニューを作成し、身体機能の改善を図ります。 通常2診体制、水曜には3診体制で診療を行っており、総合病院の整形外科で豊富な臨床経験を重ねてきた複数の非常勤医師も在籍しています。アクセスと診療時間
神保町駅から徒歩2分という好立地にあります。月曜から金曜の18時30分まで診療を行っているため、お仕事帰りのビジネスマンの方も無理なく通院していただける環境です。 Web予約受付システムも導入しており、スムーズに受診の手続きを進めることができます。まとめ〜受診前に知っておくべき判断基準
労災保険の適用判断は、複雑に思えますが、基本的な考え方を押さえておくことで多くのケースに対応できます。 重要なポイントを整理します。- 労災は正社員だけでなく、パート・アルバイト・派遣社員にも適用される
- 自分の不注意が原因でも、業務との因果関係があれば適用される
- 通勤途中の「ちょっとした寄り道」も通勤に含まれる場合がある
- 通常の経路から大きく外れた移動や、業務との関連性が薄い行為は対象外
- 受診時は「労災保険指定医療機関」を選び、必ず受付で申告する
- 健康保険証を使って受診しないよう注意する
- 交通事故は早期受診が因果関係の証明に直結する
著者情報
神保町整形外科 院長 板倉 剛
経歴
- 平成18年3月東海大学医学部卒業後、慶應義塾大学医学部整形外科学教室入局
- 慶應大学病院、静岡赤十字病院、慶應義塾大学月が瀬リハビリテーションセンター、台東区立台東病院、 竹川病院、石川島記念病院、古河総合病院勤務を経て平成29年4月神保町整形外科を開院
- 慶應義塾大学大学院医学研究科博士課程で脊髄再生に関する基礎研究に従事
資格
- 医学博士
- 日本整形外科学会専門医
- 日本整形外科学会認定脊椎脊髄病医
- 日本整形外科学会認定運動器リハビリテーション医
- 再生医療認定医
- 身体障害者福祉法指定医(肢体不自由)
所属学会
- 日本整形外科学会
- 日本脊椎脊髄病学会
- 日本脊髄障害医学会
- 日本再生医療学会
投稿者: